Erika Meler, Barrak M. Pressler, Hock Gan Heng, Debra K. Baird
Перевод: Бурцева М.С
Сокращения: КТ — компьютерная томография; ЭБП — эозинофильная бронхопневмопатия.
Девятилетний кобель, метис миниатюрного пинчера был представлен в школу ветеринарной медицины университета Пердью (Индиана, США) для оценки хронического кашля, продолжительностью около года. Кашель был продуктивным, ухудшался при возбуждении и в течение последних месяцев усилился по тяжести, иногда заканчиваясь рвотой. Эмпирическое лечение несколькими курсами антибиотиков не влияло на частоту или тяжесть клинических признаков. Ранее собака ничем не болела и регулярно превентивно получала терапию от сердечных гельминтов. Собака содержалась дома, за исключением прогулок на поводке. Владелец отметил, что собака переехала в новый дом примерно в то же время, что и начался кашель. На нескольких стенах в доме было обнаружено значительное количество плесени и была вызвана профессиональная клининговая компания. Владелец отмечал некоторые респираторные симптомы также и у себя.
Описание случая
При физикальном обследовании пациент производил значительные дыхательные усилия и показал несколько тяжёлых кашлевых приступов. Кашель легко провоцировался пальпацией трахеи. Аускультация грудной клетки показала сильно выраженный треск и экспираторные хрипы по всем полям лёгких. Остальное физикальное обследование не выявило отклонений. Общий анализ крови, биохимия, анализ мочи также без особенностей. Флотация фекалий с сульфатом цинка, по методу Бермана и исследование мазка не показали наличие паразитов или их яиц. Тесты на сердечных гельминтов (антиген и антитело) были отрицательными. Первичными дифференциальными диагнозами для кашля и других, ассоциированных с ним признаков ко времени визуальных исследований были следующие: коллапс трахеи, хронический бронхит, эозинофильная бронхопневмопатия, сердечные гельминты, лёгочные паразиты, бронхопневмония, лёгочный бластомикоз.
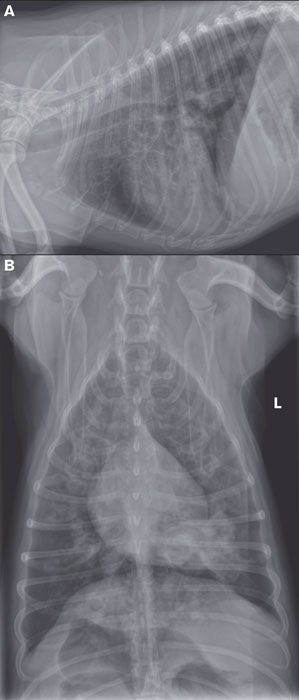 |
Рис. 1. Рентгенография грудной клетки собаки с хроническим кашлем, показывающий диффузный тяжёлый цилиндрический бронхоэктаз с наличием мягкотканого затемнения в некоторых бронхах.
А — левый латеральный снимок грудной клетки. Бронхоэктаз — наиболее тяжёлый в краниовентральных долях лёгких. В — дорсовентральный снимок. Мягкотканое затемнение с неровными краями в левой каудальной доле лёгкого |
Рентген грудной клетки показал множественные округлые буллоподобные структуры, обнаруживаемые, главным образом, в вентральных полях лёгких, представляющих собой диффузный, сильно выраженный бронхоэктаз (рис. 1). В каудальных и краниовентральных полях лёгких изредка отмечались трубчатые структуры и, на основании их локализации, их мягкотканой контрастности было предположено, что это заполненные жидкостью бронхи. Также отмечались отдельные участки повышенной затемнённости с неровными краями в левой каудальной доле лёгкого, окружающие ассоциированный с ними бронх. Диаметр трахеи на уровне входа в грудь был слегка уменьшен на латеральном снимке. Флюороскопическое исследование шеи и груди подтвердило внутригрудной коллапс трахеи 3-4 степени, первично замеченный на выдохе.
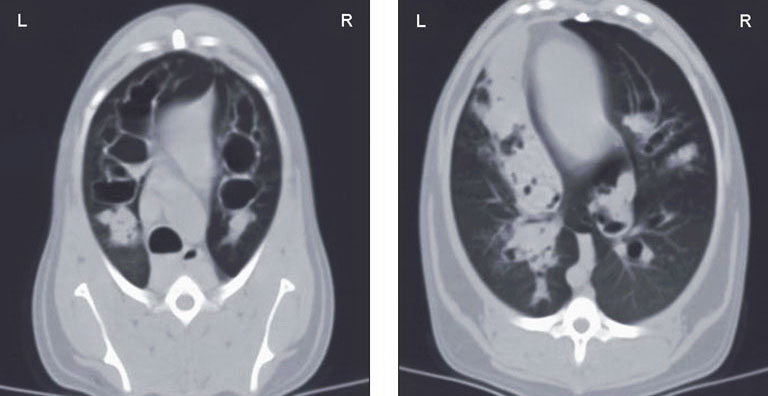
Для лучшего понимания происхождения затемнения в левой каудальной части, отмеченной на рентгене, полной характеристики тяжести и распространённости бронхоэктаза и, возможно, обнаружения сопутствующего лёгочного заболевания было выполнено КТ-исследование грудной клетки (3 mm collimation; HiSpeed Advantage-RP helical CT unit; GE Medical Systems, Waukesha, Wisconsin, USA). Оно показало сильно расширенные, наполненные воздухом бронхи, представляющие собой бронхоэктаз, наиболее тяжёлый в краниальных полях лёгких. Расширенные бронхи были равномерно цилиндрическими по виду, наиболее тяжело поражённые достигали в диаметре 1,6 см. Множество расширенных бронхов были заполнены мягкотканым поглощающим материалом, главным образом, в каудальных полях (рис. 2). Соотношение бронх/артерия было подсчитано для 3-х долевых бронхов (правый краниальный, краниальной части краниальной доли, каудальной части краниальной доли левого лёгкого) и составляло 3,5–5. Окончательный радиологический диагноз — диффузный, тяжёлый цилиндрический бронхоэктаз с мультифокальной полной или частичной обструкцией скоплением жидкости или ткани.
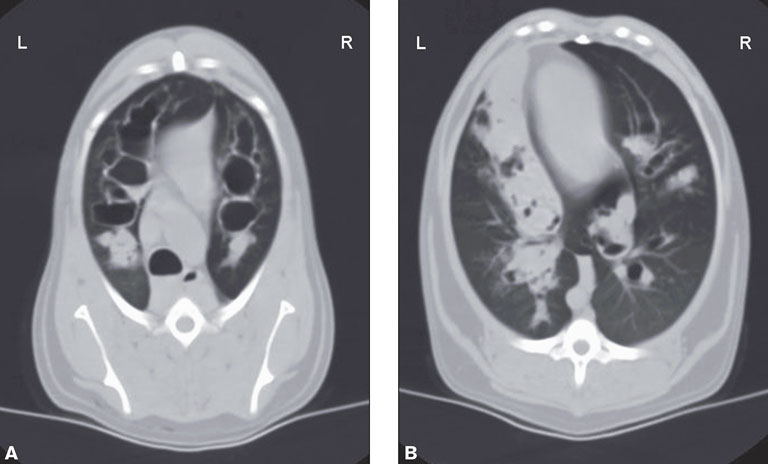 |
| Рис. 2. Поперечное КТ-изображение грудной клетки. Тяжёлый диффузный цилиндрический бронхоэктаз по всем полям лёгких. Мягкотканый ослабляющий материал имеется в расширенных бронхах в вентральных полях лёгких. А — поперечное изображение краниальной части грудной клетки. Тяжёлый бронхоэктаз по всем полям лёгких. В — поперечное изображение каудальных лёгочных полей. Множественные расширенные бронхи заполнены мягкотканым поглощающим материалом, наиболее выражено поражение в левой половине, прилегающей к сердцу |
Для того чтобы попытаться определить подлежащую причину тяжёлого, диффузного бронхоэктаза, были выполнены бронхоскопия и бронхоальвеолярный лаваж [Q180 Video Bronchoscope (60 cm working length, 5.1 mm outer diameter); Olympus, Center Valley, Pennsylvania, USA]. Просвет трахеи был ожидаемого размера, но диффузно гиперемированным и сильно васкуляризированным. Карина и межбронхиальная перегородка были значительно утолщенными и вся слизистая — однородно гиперемированная. Вторичные и третичные бронхиальные просветы были спавшимися примерно на 50% и неровной формы. Более чем в 90% долевых, вторичных и третичных бронхов всех лёгочных долей были частично закупорены слизисто-творожистыми массами бледно-зелёного — желтоватого цвета (рис. 3). Во вторичных и третичных бронхах также имелось повышенное количество слизи, от прозрачной до бледно-жёлтой, в которой встречались шарики желтоватого материала. Пробы бронхоальвеолярного лаважа были взяты из трёх долей и подвергнуты цитологическому исследованию; образцы из правой каудальной доли лёгкого были отправлены на посев на аэробы, анаэробы и грибы. Цитологическое исследование показало эозинофильное воспаление (56–66% эозинофилов, 22–44% нейтрофилов, 0–10% макрофагов, 0–2% мастоцитов) во всех образцах с лёгкой дегенерацией большинства не-эозинофильных воспалительных клеток. Отмечалось несколько кластеров цилиндрических эпителиальных клеток с интенсивным базофильным окрашиванием цитоплазмы, соответствующей выраженной эпителиальной реактивности и гиперплазии. Изредка отмечались спирали Куршмана, микробных частиц не наблюдали. Результаты посева были нулевыми, роста флоры не выявлено. Результаты щипковой биопсии одного из масс-подобных очагов в правой каудальной доле были подвергнуты гистологическому исследованию, но в процессе обработки ткани не обнаружилось.
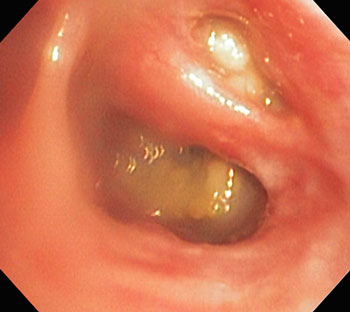 |
| Рис. 3. Эндоскопическое изображение правой каудальной и добавочной лёгочных долей. Наблюдается обструкция от частичной до полной слизисто-гнойным материалом зеленовато-жёлтого цвета в обоих долевых бронхах. Также имеется диффузная гиперемия слизистой |
Владелец собаки с бронхоэктазом был повторно опрошен о возможной подверженности аллергенам (таким как сигаретный дым, порошковые или аэрозольные ковровые очистители, освежители воздуха, кошачий наполнитель), но причину, возбудившую аллергический ответ выявить не удалось. Дом снова был проинспектирован, но следов плесени больше не было найдено. Повторное исследование фекалий также ничего не выявило. Окончательный диагноз был — эозинофильная бронхопневмопатия.
Начальное лечение было: амоксициллин-клавуланат 12,5 мг/кг ПО, 2 раза в день в течение 3 недель, преднизолон в противовоспалительной дозе 0,5 мг/кг ПО, 2 раза в день и фенбендазол 50 мг/кг ПО 1 раз в день в течение 2 недель. Затем доза преднизолона была увеличена до 1 мг/кг ПО 2 раза в день, когда стали известны результаты посева. Через 2 месяца после постановки диагноза владелец отметил, что собака отлично ответила на терапию со значимым уменьшением кашлевых эпизодов и повышением энергичности. Владельцу было дано предписание постепенно снижать и затем отменить преднизолон, как только клинические признаки будут исчезать, но кашель рецидивировал с новой силой. Повторно сделали рентген грудной клетки и, хотя тяжесть бронхоэктаза была неизменной, отмечалась меньшая мягкотканая затемнённость бронхов. Преднизолон был снова начат в иммуно-супрессивной дозе, 1 мг/кг, ПО, 2 раза в день и клинические признаки у собаки снова начали пропадать.
Обсуждение
Бронхоэктазия произошла вследствие необратимого расширения бронхов из-за потери структуральной целостности бронхиальной стенки. Эта патологическая находка была вторичным, неспецифическим следствием хронического рецидивирующего воспаления, вторичной бактериальной инфекции и обструкции бронхов [1]. Бронхоэктаз — редкое явление у собак, встречаемость 0,05–0,08% [1, 2]. Заболевания, которые ассоциируются с бронхоэктазией у собак, включают эозинофильную бронхопневмопатию, лёгочных паразитов, аспергиллёз, бактериальную пневмонию, неоплазию, аллергическую пневмопатию, коллапс трахеи и заболевание сердечными гельминтами [1–3].
Компьютерная томография в настоящее время — золотой стандарт для диагностики бронхоэктазии у людей вследствие относительно высокой чувствительности (84–90%), специфичности и лёгкости, с которой может быть определён паттерн и распространённость заболевания [4, 5]. Из нескольких ветеринарных публикаций известно, что использование компьютерной томографии для оценки бронхоэктазии имеет преимущества перед рентгенографией у собак и кошек и опубликованы сообщения о фокальных бронхоэктазах у собак [1, 6]. Сравнение наших снимков и компьютерной томографии поддерживает это мнение, поскольку у описываемой собаки тяжесть и распространённость бронхоэктазии без данного визуального исследования недооценивалась.
Несмотря на предпочтительность использовать компьютерной томографии для диагностики бронхоэктазии у людей, чувствительность и специфичность рентгенографии грудной клетки почти такие же, как и у компьютерной томографии (87,8% и 74,4% соответственно); однако, этого может быть недостаточно для диагностики слабо выраженной бронхоэктазии [7]. Тем не менее, рентгеновского снимка без очевидной патологии достаточно, чтобы исключить клинически значимый бронхоэктаз и имеется линейное соотношение между тяжестью бронхоэктаза, определённого на компьютерной томографии и наличием радиографических патологий [7]. Чувствительность и специфичность компьютерной томографии для диагностики бронхоэктазии также зависит от типа используемого сканера. Например, мультидетекторный компьютерный томограф, использующий 1-мм слайсы, превосходит слайсы 10 мм, используя компьютерную томографию высокого разрешения для обнаружения наличия и распространенности бронхоэктазии [8].
Описаны четыре типа бронхоэктазов: цилиндрический (самая частая форма у собак, кошек и людей), мешотчатый, кистозный и варикозный [1 ,2, 9]. Цилиндрический паттерн — это следствие однородного расширения и отсутствие дистального сужения больших, толстостенных бронхов, как у собаки в данной статье. Мешотчатый бронхоэктаз имеет вид «виноградной грозди», являющийся результатом контурирования мешочков бронхиальных стенок в их концах; поражаются бронхи промежуточного размера. Кистозный бронхоэктаз — вероятно, далеко зашедшая стадия мешотчатого бронхоэктаза, первично вовлекающего терминальные бронхи [1, 2]. Варикозный бронхоэктаз — единственный паттерн, не описанный у собак и кошек вследствие расширения бронхов с циркулярными перетяжками, приводящими к виду «бус» [1].
У людей диагноз бронхоэктазии по компьютерной томографии подтверждается сравнением бронхиального диаметра с диаметром прилегающей артерии; у здоровых особей диаметр бронха и прилегающей артерии должен быть примерно равен на уровне ветвления бронхиального дерева [10]. Имеется ли такое соотношение между анатомическими структурами у собак, систематически не изучалось. Максимальное бронхо-артериальное соотношение, равное 2, предполагается как приемлемый верхний предел нормы для животных, а измерения, которые мы получили от собаки в этом отчёте, были разительно больше этого значения [6].
Эозинофильная бронхопневмопатия (ЭБП) — одно из самых частых заболеваний, ассоциированных с бронхоэктазией у собак; 26% с ЭБП демонстрируют некоторую степень патологической бронхиальной дилятации в 1 исследовании [11]. Диагноз ставится по наличию инфильтрации эозинофильными воспалительными клетками в цитологических образцах респираторного тракта (жидкость трахеального смыва или бронхо-альвеолярного лаважа). Наши бронхоскопические находки обильной жёлто-зелёной слизи, густого слизисто-гнойного материала и утолщённой бронхиальной слизистой — типичные признаки ЭБП [12]. Несмотря на то, что этиология ЭБП неизвестна, предполагается гиперчувствительность ко вдыхаемым аллергенам [12]. Предполагаемые аллергены включают грибы или плесень, лекарства, бактерии и паразиты. Считается, что постоянная подверженность аллергенам приводит к хроническому раздражению слизистых оболочек трахеи и бронхов и воспалению с эпителиальной десквамацией, гиперплазией слизистых желёз и обструкцией воздушных путей [12]. Эти изменения могут нарушать мукоцилиарную очистку, что предрасполагает к вторичной бактериальной инфекции и, в итоге, к бронхоэктазу. Увеличение интрапульмонарного давления, создаваемого кашлем на фоне частично закупоренных бронхиальных путей, также приводит к деструкции эластического и мышечного слоёв бронхиальной стенки.
Описаны КТ-картины различных эозинофильных лёгочных заболеваний у людей [13,14]. Простая лёгочная эозинофилия, острая или хроническая эозинофильная пневмония, идиопатический гиперэозинофильный синдром, эозинофильная гранулёма и эозинофильный васкулит — все имеют характерное проявление на КТ [14]. Клиническое течение и гистопатологические изменения, наблюдаемые у собак с ЭБП, схожи с признаками как хронической эозинофильной пневмонии, так и эозинофильного бронхита [12]. Самые частые повреждения, наблюдаемые на КТ у людей с хронической эозинофильной пневмонией — консолидации воздушного пространства, поражающие, главным образом, периферию лёгких; однако, воспалительный инфильтрат, который встречается при эозинофильном бронхите у людей, ограничивается верхним респираторным трактом и, как правило, не оценивается на КТ. Авторы не знают о каких-либо исследованиях, описывающих КТ-находки у собак с эозинофильной бронхопневмопатией, и у собаки, описанной в этой статье, не было таких повреждений, какие находят у людей. Перед тем как делать выводы, могут ли наши КТ-находки соответствовать типичному случаю ЭБП или быть нехарактерными, совершенно точно необходимо систематическое исследование большого количества пациентов.
Литература
- Marolf A, Blaik M. Bronchiectasis. Compend Contin Educ Small Anim Pract 2006;28:766–775.
- Hawkins EC, Basseches J, Berry CR, Stebbins ME, Ferris KK. Demographic, clinical, and radiographic features of bronchiectasis in dogs: 316 cases (1988–2000). J Am Vet Med Assoc 2003;223: 1628–1635.
- Marolf A, Blaik M, Specht A. A retrospective study of the relationship between tracheal collapse and bronchiectasis in dogs. Vet Radiol Ultrasound 2007;48:199–203.
- Kumar NA, Nguyen B, Maki D. Bronchiectasis: Current clinical and imaging concepts. Seminars in roentgenology 2001;36:41–50.
- King P, Holdsworth S, Freezer N, Holmes P. Bronchiectasis. Intern Med J 2006;36:729–37.
- Johnson EG, Wisner ER. Advances in respiratory imaging. Vet Clin North Am Small Anim Pract 2007;37:879–900, vi.
- van der Bruggen-Bogaarts BA, van der Bruggen HM, van Waes PF, Lammers JW. Screening for bronchiectasis. A comparative study between chest radiography and high-resolution CT. Chest 1996;109:608–611.
- Dodd JD, Souza CA, Muller NL. Conventional high-resolution CT versus helical high-resolution MDCT in the detection of bronchiectasis. Ajr 2006;187:414–420.
- Norris CR, Samii VF. Clinical, radiographic, and pathologic features of bronchiectasis in cats: 12 cases (1987–1999). J Am Vet Med Assoc 2000;216:530–534.
СВМ № 1/2019