Екатерина Васильева, ветеринарный врач-офтальмолог
Ветеринарная клиника неврологии, травматологии и интенсивной терапии, г. Санкт-Петербург
Введение
Катаракта — помутнение хрусталика, которое мешает зрению (за исключением начальных стадий). Эта патология может возникать у различных видов животных: кошек, собак, кроликов, шиншилл, хорьков, лошадей, птиц, в любом возрасте. Препятствуя зрению, катаракта становится серьёзной проблемой для домашних животных и их владельцев, так как слепой питомец требует особого ухода. Методики лечения катаракты у животных аналогичны техникам, используемым для человека, однако имеются видовые особенности. Данная статья содержит информацию об основных стадиях болезни, технике операции, основных осложнениях и послеоперационной терапии.
Анатомия и физиология хрусталика
Хрусталик представляет собой прозрачную бессосудистую двояковыпуклую линзу, расположенную в центре глаза за радужной оболочкой. Он удерживается на месте цилиарными связками, отходящими от отростков цилиарного тела и крепящимися по экватору хрусталика. Функцией хрусталика является пропускание и преломление (фокусировка) света на сетчатке, и оптическая его сила у собак составляет примерно 40 диоптрий. Аккомодация зрения обеспечивается за счёт изменения натяжения цинновых связок, вследствие чего изменяется кривизна хрусталика и его оптическая сила. Толщина хрусталика у собак и кошек составляет 6–7 мм.
Анатомически можно разделить хрусталик на капсулу и его вещество (волокна). Капсула хрусталика эластична и является базальной мембраной для эпителия хрусталика, состоит из коллагеновых фибрилл, расположенных слоями. Толщина капсулы разнится в зависимости от зоны и составляет 50–70 мкм в области передней капсулы, 8–12 мкм на экваторе и 2–4 мкм в области задней капсулы, с возрастом толщина капсулы увеличивается. Капсула хрусталика препятствует контакту белков хрусталика с внутриглазной жидкостью, что необходимо для нормального функционирования глаза и объясняется тем, что белки хрусталика антигенны для своего же организма (развитие хрусталика происходит внутри капсулы ещё до формирования иммунной системы), в случае разрыва или усиления проницаемости капсулы (например, при катаракте) белки хрусталика проникают во внутриглазную жидкость, вызывая хрусталик-индуцированный увеит [4].
Под передней капсулой расположен один слой переднего эпителия хрусталика, который продуцирует новый материал капсулы, его клетки кубической или плоской формы в центральной части и становятся столбчатыми в области экватора, удлиняются, формируя волокна хрусталика. В процессе созревания ядра этих клеток теряются. В постнатальный период передний эпителий расположен только под передней капсулой и в области экватора, задний эпителий продуцирует эмбриональные волокна хрусталика и отсутствует в области задней капсулы после рождения. Передний эпителий поддерживает определённый уровень дегидратации зрелых волокон хрусталика, что обеспечивает адекватную функцию растворимых белков и безопасный уровень восстановленного глутатиона. Эпителий хрусталика чувствителен к вредоносному воздействию свободных радикалов, токсинов, радиации, ультрафиолета, что объясняет формирование катаракты при наличии данных факторов.
Волокна хрусталика формируются из удлиняющихся клеток эпителия хрусталика, расположенных под его капсулой в области экватора. Деление клеток в этой зоне начинается в ранний эмбриональный период и продолжается в течение всей жизни. Удлинение волокон хрусталика происходит вперёд и назад (по направлению к переднему и заднему полюсу хрусталика), за счёт чего клетка приобретает форму буквы «U», однако волокно не достигает обоих полюсов, а «встречается» с такими же волокнами, идущими с противоположной стороны, в результате формируются швы хрусталика. Передний шов имеет форму буквы «Y», а задний — перевёрнутой буквы «Y» или значка «мерседеса». Поскольку деление клеток эпителия в зоне роста волокон хрусталика длится с эмбрионального периода, хрусталик взрослого животного содержит в себе все «исторические» слои: в самом центре расположено эмбриональное ядро, его окружает фетальное ядро, взрослое ядро и кора (граничащая изнутри с капсулой хрусталика) [8].
Питание хрусталика в эмбриональный период осуществляется при помощи системы гиалоидной артерии и зрачковой мембраны, которая атрофируется к постнатальному периоду, поэтому в дальнейшем питание обеспечивается за счёт жидкости передней камеры глаза и, в незначительной степени, цилиарного тела. Прозрачность хрусталика обеспечивается относительно дегидратированным его состоянием, параллельным расположением волокон и растворимостью его белков. Прозрачность клеток и капсулы хрусталика поддерживается до тех пор, пока осуществляется их адекватное питание. Кислород поступает в хрусталик из жидкости передней капсулы в небольшом количестве, основной источник питания хрусталика — глюкоза также поступает из жидкости передней камеры глаза через капсулу хрусталика, обмен глюкозы происходит, в основном, путём анаэробного гликолиза. Нарушение метаболизма глюкозы в хрусталике при сахарном диабете у собак приводит к накоплению жидкости в нём и формированию диабетической катаракты. На 60–75% хрусталик состоит из воды, и с возрастом процент содержания жидкости снижается. Относительная дегидратация обеспечивается работой натрий-калиевой АТФ-помпы, расположенной в переднем эпителии. Белки составляют 35% хрусталика и представлены растворимой фракцией (кристаллины) и нерастворимой (альбуминоиды), с возрастом растворимость протеинов снижается [4].
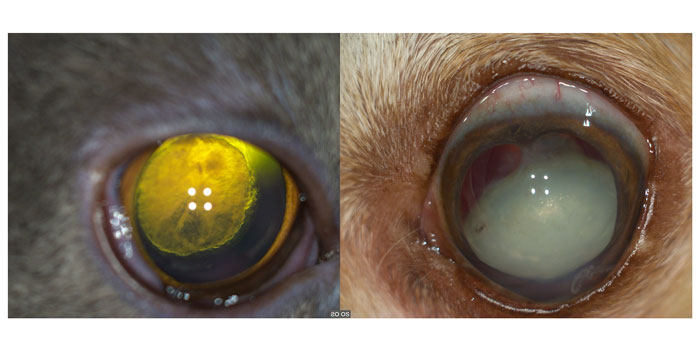
Ядерный склероз хрусталика — нормальное возрастное помутнение ядра из-за его уплотнения становится заметно у собак старше 5–7 лет, и представляет собой как раз увеличение твёрдости и потерю эластичности волокон [9], это явление, в отличие от катаракты, не препятствует зрению животных (фото 1).
Катаракта у собак и кошек: классификация
Существуют несколько видов классификации катаракты у собак и кошек по разным критериям: по этиологии, по возрасту возникновения, по локализации, по форме помутнения, по стадии развития, по наличию осложнений.
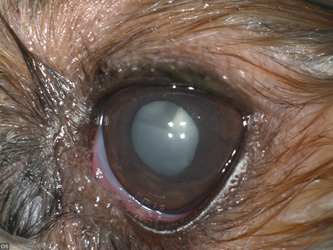
По этиологии катаракты могут быть: наследственными (тип наследования определён только у бостон-терьера, французского бульдога, стаффордширского бультерьера, австралийской овчарки, миниатюрной американской овчарки и для них разработан генетический тест, у многих других пород наследственная природа предполагается, а генетический тест не доступен), травматическими (в результате проникающего ранения глаза и передней капсулы хрусталика — фото 2), вторичными (из-за нарушения трофики хрусталика при увеите, прогрессирующей атрофии сетчатки), ятрогенными (в результате применения кортикостероидов и других медикаментов), в результате сахарного диабета у собак (при этом стандартный путь утилизации глюкозы в хрусталике нарушен из-за повышенного её уровня, а утилизация идёт с образованием сорбитола за счёт фермента альдозоредуктазы, сорбитол «притягивает» воду в хрусталик и формируется катаракта), паразитарные (у кроликов и кошек в результате воздействия Encephalitozoon cuniculi) [4].
По возрасту возникновения катаракты бывают врождённые, ювенильные, сенильные (старческие). Стоит отметить, что врождённая патология не всегда является наследственной, а наиболее часто является результатом нарушения развития глаза в эмбриональный период, а наследственная катаракта чаще всего не является врождённой, а возникает как ювенильная или в зрелом возрасте.
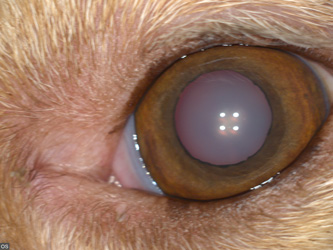
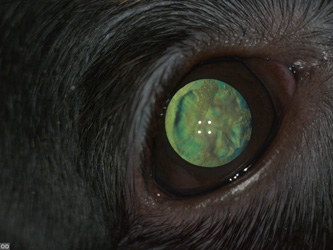
По локализации катаракта у собак, кошек и других животных может быть передне- и заднекапсулярной, передне- и заднекортикальной, передне- и заднесубкапсулярной, ядерной (фото 3), шовной, полярной, экваториальной.
По форме помутнения: клиновидная, спицевидная, треугольная, подсолнуховидная, точечная, пылевидная, в виде вакуолей.
 |
 |
| Фото 1. Ядерный склероз хрусталика | Фото 2. Травматическая катаракта у щенка йоркширского терьера |
 |
 |
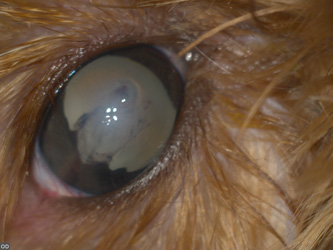
| Фото 3. Ядерная катаракта у кота | Фото 4. Начальная катаракта у цвергшнауцера |
По стадии развития катаракты делятся на начальную, незрелую, зрелую и перезрелую. Последний тип классификации наиболее клинически значим и используется чаще всего, однако, одна и та же патология может быть описана со стороны каждой классификации и иметь 3–4 характеристики (например, врождённая начальная переднесубкапсулярная полярная катаракта).
Начальная катаракта представляет собой локализованное помутнение размером не более 10–15% объёма хрусталика, они чаще всего локализованы в капсуле или под ней, по швам и, в зависимости от этиологии, могут прогрессировать или нет в течение жизни. Такая катаракта не нарушает зрение и часто является случайной находкой при обследовании (фото 4).
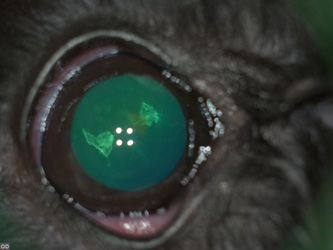
Незрелая катаракта — следующая после начальной стадия прогрессирования, в неё входят любые проявления между начальной и зрелой стадией (при которой хрусталик полностью непрозрачный) — фото 5. При этой стадии наблюдаются очаги катаракты и зоны более прозрачного хрусталика, через который очень ограниченно возможна офтальмоскопия или улавливается только рефлекс глазного дна. Данный вид может нарушать зрение, но не приводит к полной его потере. Особым подвидом незрелой катаракты является набухающая катаракта, при которой в хрусталике скапливается большое количество жидкости, что приводит к его расширению (размер хрусталика может увеличиться с 7 мм до 10–11 мм, и возникает риск разрыва задней капсулы или экватора) и возникновению «трещин» вещества по швам (фото 6). Незрелая, но активно прогрессирующая стадия и набухающая форма катаракты может сопровождаться выраженным увеитом из-за «утечки» протеинов хрусталика во внутриглазную жидкость.
Зрелая катаракта у собак и кошек характеризуется полным помутнением хрусталика, препятствующим офтальмоскопии и получению рефлекса глазного дна, набухание катаракты в зрелой стадии тоже возможно [12]. При таком типе зрение исчезает полностью, также может присутствовать вторичный увеит (фото 7).
Перезрелая катаракта развивается при длительном нахождении зрелой стадии у животного, она характеризуется формированием очагов резорбции в кортикальной зоне (часть вещества хрусталика разжижается и мигрирует через интактную капсулу во внутриглазную жидкость), поэтому капсула хрусталика имеет в этой стадии сморщивания, а сам хрусталик уменьшается в размере (до 3–5 мм). В этой стадии возможны различные осложнения в результате хронического увеита — отслойка сетчатки, вторичная глаукома, вывих хрусталика (фото 8). У молодых животных перезревание и частичное разжижение вещества хрусталика может приводить к улучшению прозрачности хрусталика [8].
 |
 |
| Фото 5. Незрелая прогрессирующая катаракта у щенка той-терьера | Фото 6. Набухающая катаракта у бивер-йоркширского терьера, трещины по швам |
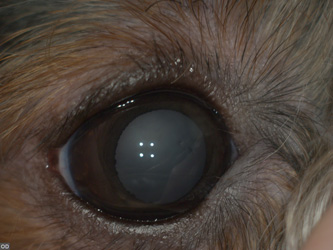 |
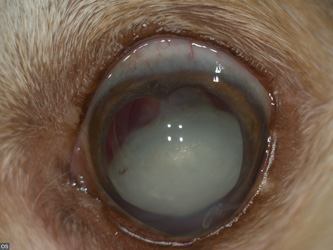 |
| Фото. 7. Зрелая катаракта | Фото 8. Перезрелая катаракта, вывих хрусталика |
С точки зрения хирурга, проводящего операции по удалению катаракты, можно разделить их на осложнённые и неосложнённые. Под осложнёнными можно понимать катаракты, которые при первичной оценке имеют дополнительные изменения, возникшие или независимо от катаракты (микрофакия, колобома хрусталика, лентиконус, первичная глаукома, сухой кератоконъюнктивит), являющиеся её причиной (персистирующая зрачковая мембрана, персистирующая гиперпластическая артерия стекловидного тела, прогрессирующая атрофия сетчатки), являющиеся её следствием (вторичный увеит, вторичная глаукома, отслойка сетчатки, разрыв задней капсулы хрусталика, подвывих хрусталика, задние синехии (фото 9).
Осложнённая катаракта у собак и кошек делает животное более сложным кандидатом на успешное лечение, однако нельзя сказать, что такой пациент не имеет шансов, прогнозы даются исходя из вида и тяжести осложнения. Неосложнённая катаракта может стать осложнённой со временем, поэтому хирургическое вмешательство по поводу катаракты при наличии показаний к нему должно проводиться как можно быстрее.
Катаракта у животных: диагностика
Начальная и незрелая катаракта у животных диагностируется при осмотре глаза при помощи источника света в затемнённом помещении без специального оборудования. В отражённом от тапетума свете катаракта будет видна как тёмное пятно на фоне рефлекса глазного дна. При диагностике катаракты такого типа предварительное расширение зрачка с использованием мидриатиков обязательно (мидриацил или тропикамид 1% 2–3 раза с интервалом 5–10 минут).
Незрелую, зрелую и перезрелую катаракту можно увидеть при прямом освещении как бело-серое изменение цвета зрачка, при них сильно затруднена или невозможна офтальмоскопия. Локализовать начальную и незрелую катаракту можно, используя биомикроскопию (осмотр при помощи щелевой лампы). За счёт падения узкого яркого пучка света при биомикроскопии можно рассмотреть хрусталик послойно и точно локализовать поражение, что может быть важно для прогноза (есть литературные данные о том, что у определённых пород начальные катаракты определённой формы и локализации не прогрессируют в течение жизни) [4].
Зачастую владелец не замечает начальную и даже незрелую стадию катаракты у питомца и обращается уже при наличии зрелой стадии, когда помутнение становится заметно невооружённым глазом и зрение у животного сильно снижено или отсутствует, а также в этой стадии может присутствовать вторичный увеит или же другие более серьёзные осложнения (вторичная отслойка сетчатки, вторичная глаукома), которые могут осложнять лечение или даже делать его бессмысленным. Для своевременного обращения за помощью в случае катаракты у собаки важно, чтобы врачи общей практики были осведомлены о способах диагностики катаракты (и использовали их при осмотре), а также о том, что неосложнённая катаракта — это хороший кандидат на успешное лечение с возвращением зрения питомцу, о чём следует информировать владельца (фото 10).
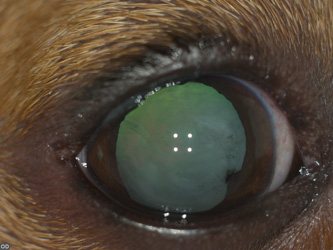 |
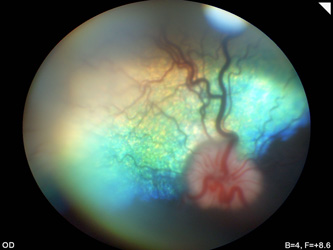 |
| Фото 9. Задняя синехия при катаракте у джек-рассел-терьера, сформировалась в течение 3 недель промедления перед операцией | Фото 10. Нормальная и полноценная картина глазного дна у собаки после удаления катаракты |
Лечение катаракты у собак и кошек
Медикаментозное лечение катаракты у собак, кошек, кроликов и других домашних животных может включать использование препаратов, содержащих антиоксиданты, витамины, биологически активные вещества. Однако стоит учитывать, что многие препараты были исследованы при катаракте у людей и собак с наблюдением различной степени эффекта, но достоверность этих клинических исследований также различна [1, 13]. Наиболее качественные и обширные клинические исследования были проведены по поводу использования ингибиторов альдозоредуктазы у собак с сахарным диабетом. Данный медикамент использовался превентивно и предотвращал развитие диабетической катаракты [6]. На данный момент препарат не доступен для приобретения.
Результативный путь лечения катаракты — хирургический, используемая техника — факоэмульсификация (ультразвуковое дробление с аспирацией хрусталиковых масс через полую иглу), после которой в освободившуюся капсульную сумку имплантируют искусственный хрусталик [4, 8].
Подготовка пациента перед операцией включает в себя обследование на предмет системных патологий (сахарный диабет, патологии почек, печени, сердца) и полное обследование глаза для выявления предоперационных осложнений. Системное обследование включает в себя общий осмотр животного, анализы крови клинический и биохимический, кардиологическое обследование, ультразвуковое исследование брюшной полости, рентгеновские снимки грудной полости (по показаниям), данное обследование преследует цель выявить системные патологии, которые могут влиять на возможность анестезии, на тип используемых противовоспалительных препаратов, необходимость предварительной подготовки к операции (коррекция дерматологических и стоматологических патологий как наиболее частых очагов хронического воспаления). Обследование глаза включает в себя оценку зрачкового рефлекса (прямого и содружественного) в том числе и на свет разной длины волны (хроматические рефлексы), рефлекса на ослепляющий свет, слёзной плёнки (тест Ширмера), целостности роговицы (флюоресцеиновый тест), биомикроскопию (оценка прозрачности роговицы, жидкости передней камеры, структуры радужной оболочки, локализация катаракты), тонометрию (диагностика увеита и глаукомы), офтальмоскопию (необходимы данные соседнего глаза, если офтальмоскопия на поражённом глазу невозможна, для выявления признаков прогрессирующей атрофии сетчатки), обязательно ультразвуковое исследование поражённого глаза для выявления деструкции стекловидного тела, отслойки сетчатки, персистирующей артерии стекловидного тела, проведения замеров хрусталика, обнаружения разрывов его капсулы. Дополнительно по показаниям может быть проведена гониоскопия и/или ультразвуковая биомикроскопия для оценки угла передней камеры глаза, электроретинография для оценки функции сетчатки. В результате проведённого обследования делают вывод о том, является ли пациент хорошим кандидатом на проведение факоэмульсификации, определяют список имеющихся осложнений, формируют прогноз для владельца.
Предоперационная терапия включает в себя местное применение антибиотика широкого спектра и кортикостероида 4 раза в день в течение 1–3 суток до вмешательства, мидриатик (атропин или тропикамид) одно-, двукратно в течение 1–2 часов перед операцией, также можно дополнить местными нестероидными противовоспалительными дву-, четырёхкратно в течение 1–2 часов до операции. Местные средства против глаукомы используются по показаниям. Системные средства включают в себя антибиотик широкого спектра, стероидные или нестероидные противовоспалительные препараты (выбор противовоспалительных препаратов осуществляется, исходя из тяжести воспаления и наличия сахарного диабета) за сутки до операции. Подготовительное лечение может быть начато за 12–24 часа до вмешательства или за 2–3 дня в зависимости от тяжести предоперационного воспаления, однако не стоит пытаться его полностью ликвидировать, стоит снизить его насколько возможно за 1–3 суток, а далее проводить факоэмульсификацию, ведь именно патологический хрусталик является причиной увеита, и его удаление обязательно для контроля над воспалением [4].
Анестезиологическое сопровождение при факоэмульсификации должно удовлетворять основным принципам гуманного отношения к животным, обеспечивать должный уровень успокоения и анальгезии, также для удобства работы хирурга и снижения риска интраоперационных осложнений рекомендовано использование недеполяризующих миорелаксантов (атракурия безилат), позволяющих добиться статичного положения глаза, избежать его спонтанных движений. При использовании миорелаксантов дыхательную деятельность пациента обеспечивают при помощи аппарата искусственной вентиляции лёгких.
Основные этапы факоэмульсификации включают в себя: доступ в переднюю камеру, передний капсулорексис, ультразвуковое дробление и аспирацию катаракты у пациента, имплантацию искусственной линзы, промывание передней камеры, ушивание разреза роговицы.
Доступ в переднюю камеру происходит при помощи двухплоскостного разреза роговицы в области лимба, выполняемого специальным ножом-копьём, ширина разреза зависит от типа используемого аппарата (факоэмульсификатора), а именно его иглы, и составляет обычно 2,8–3,2 мм.
После доступа в переднюю камеру выполняются подготовительные действия перед капсулорексисом: введение в переднюю камеру 0,1 мл раствора адреналина 1:10000 (для наилучшего мидриаза), введение в переднюю камеру 0,1 мл трипанового синего (для окрашивания передней капсулы хрусталика и облегчения капсулорексиса), заполнение передней камеры вискоэластиком (для защиты внутриглазных структур от травмы при работе ультразвуком, для поддержания объёма передней камеры).
Передний капсулорексис — круглое отверстие в центре передней капсулы хрусталика 5–7 мм в диаметре, используемое для доступа к хрусталиковым массам, их факоэмульсификации и установки внутрь капсульного мешка искусственной линзы. Начинают капсулорексис или цистотомом (шпательный инструмент с загнутым книзу и заострённым концом), или ножницами для капсулы, формируя V-образное отверстие в капсуле. При помощи капсульного пинцета первичное отверстие продолжают до круглой формы.
Факоэмульсификация (дробление) катаракты у собаки происходит за счёт ультразвука, передающегося при помощи иглы факоэмульсификатора, вводимой в переднюю камеру через роговичный разрез. Управление мощностью ультразвука, силой вакуума, скоростью аспирации масс происходит за счёт настроек аппарата и педали управления. Чем более твёрдый хрусталик, тем большая мощность ультразвука и длительность операции может потребоваться. В результате факоэмульсификации капсульная сумка освобождается, что позволяет использовать её для установки искусственной линзы. При наличии на задней капсуле хрусталика в зоне оптической оси выраженных помутнений может потребоваться задний капсулорексис — небольшое отверстие в задней капсуле аналогичное переднему капсулорексису.
Имплантация искусственной линзы происходит при помощи инжектора, вводимого в роговичный разрез, предварительно гибкую линзу помещают в инжектор в сложенном виде. При нажатии на поршень инжектора линза выводится в капсульный мешок и расправляется, занимая всю его площадь.
Перед ушиванием разреза роговицы проводят промывание передней камеры от остатков хрусталиковых масс и вискоэластика при помощи системы ирригации-аспирации факоэмульсификатора.
Ушивание разреза роговицы происходит за счёт двойного непрерывного или нескольких узловых швов, размер материала 8-0,9-0 или 10-0, тип материала может быть рассасывающимся или съёмным. Важно адекватно герметизировать роговицу в области шва и минимально вызывать её искривление. Видео техники операции: https://youtu.be/G7fQkmJ6314.
Послеоперационное лечение катаракты и основные осложнения
Сразу же после окончания операции, направленной на лечение катаракты, одним из этапов лечения может быть введение в переднюю камеру тканевого активатора плазминогена 25 мкг, который препятствует формированию фибрина, а также субконъюнктивальное введение 0,05–0,1 мл дексаметазона для достижения большего противовоспалительного эффекта. Эти препараты обычно применяются однократно, но при необходимости можно повторить инъекции 1–2 раза в ранний послеоперационный период.
Предоперационное лечение продолжают и после вмешательства, антибиотики в неосложнённых случаях используют до 7–10 дней, местные кортикостероидные или нестероидные препараты в ранний период (7–10 дней) используются до 6 раз в день, а далее реже, общий срок их использования может в осложнённых случаях достигать нескольких месяцев. Системные противовоспалительные препараты используются как минимум в ранний послеоперационный период, далее их дозировка может быть снижена, а курс продлён (относится к стероидным препаратам). В случае необходимости более длительного использования системных нестероидных препаратов (например, у пациентов с сахарным диабетом) требуется тщательный контроль функции почек и показателей общего клинического анализа крови. Сразу после операции и в течение 14 дней после неё рекомендовано ношение защитного воротника и ограничение физической активности для профилактики травмирования швов на роговице.
К основным и наиболее угрожающим осложнениям у пациентов после факоэмульсификации можно отнести увеит, повышение внутриглазного давления и отслойку сетчатки.
Увеит — естественное осложнение интраокулярной хирургии, его тяжесть в послеоперационный период зависит от его выраженности перед операцией, наличия предоперационных и интраоперационных осложнений (разрыв задней капсулы до или во время хирургии), длительности и травматичности вмешательства [7]. Умеренный увеит, выражающийся лёгким помутнением внутриглазной жидкости, не препятствующим офтальмоскопии, и умеренно сниженным внутриглазным давлением, может наблюдаться в первые три дня после операции и купируется стандартной схемой терапии, указанной выше. Более тяжёлый увеит может сопровождаться выраженной взвесью фибрина в передней камере и стекловидном теле (что может препятствовать офтальмоскопии), тяжами фибрина в области зрачка, миозом. Для лечения тяжёлого увеита используют повторные инъекции тканевого активатора плазминогена в переднюю камеру, субконъюнктивальные инъекции кортикостероидных гормонов короткого (дексаметазон) и пролонгированного действия (триамцинолон), интравитреальные инъекции кортикостероидов пролонгированного действия. В случае некупируемого увеита может развиться вторичная глаукома, отслойка сетчатки, глазное яблоко может перейти в состояние субатрофии, что приводит к потере зрения на прооперированном глазу.
Послеоперационная гипертензия описана как временное послеоперационное осложнение с увеличением показателей внутриглазного давления выше 25 мм рт. ст., наблюдаемое в первые 72 часа после операции, встречающееся в 22,9–50% случаев [2, 3]. Для её профилактики рекомендовано удалять из передней камеры остатки когезивного вискоэластика [11], проводить тщательный мониторинг внутриглазного давления в первые 3–6 часов после операции, и при его подъёме использовать местные (ингибиторы карбоангидразы, аналоги простагландинов) и/или системные (маннитол внутривенно) средства для снижения давления. В случае если послеоперационная гипертензия произошла, рекомендовано продолжить использование местных противоглаукомных средств в ранний послеоперационный период и отменять их под контролем показателей давления.
В случае если развивается вторичная глаукома как осложнение увеита, начальный контроль может осуществляться при помощи местных ингибиторов карбоангидразы, аналогов простагландинов, системных ингибиторов карбоангидразы (краткосрочно) или хирургических методик снижения давления [5]. Если пациент поступил на хирургию катаракты с повышенным внутриглазным давлением, то хирургические методики по снижению продукции внутриглазной жидкости (эндолазерная циклофотокоагуляция) могут быть применены одновременно с факоэмульсификацией. Некупируемая глаукома приводит к потере зрения и хронической болезненности глаза.
Отслойка сетчатки может происходить в ранний и поздний послеоперационный период из-за ряда факторов или их комбинаций: породная предрасположенность (бишон фризе), дегенерация стекловидного тела, хирургия перезрелой катаракты, тракции капсульной сумки во время хирургии, спонтанные интраоперационные разрывы задней капсулы, выраженный послеоперационный увеит. Методом лечения отслойки является лазерная транспупиллярная ретинопексия или пневоретинопексия, витрэктомия с введением в полость стекловидного тела силиконового масла [10]. Отслойка сетчатки на значительной площади сопровождается потерей зрения, но не причиняет животному боли.
Заключение
В заключение необходимо подчеркнуть, что факоэмульсификация является современной, действенной, регулярно применяемой методикой возвращения зрения животным с катарактой. Ветеринарные врачи любых специальностей могут провести предварительный осмотр, пользуясь данными этой статьи, и в случае подозрения на катаракту рекомендовать специализированный осмотр. Своевременное обращение к ветеринарному офтальмологу за хирургическим лечением повышает шансы на успешный исход лечения, помогает избежать осложнений.
Литература
- Babizhayev, M.A., Deyev, A.I., et al. Lipid peroxidation and cataracts: N-acetylcarnosine as a therapeutic tool to manage age related cataracts in human and in canine eyes. Drugs in R&D. — 2004. — №5(3). — Р. 125–139.
- Chahory, S., Clerc, B., Guez, J. & Sanaa, M. Intraocular pressure development after cataract surgery: a prospective study in 50 dogs (1998–2000). Veterinary Ophthalmology. — 2003. — №6. — Р. 105–112.
- Crasta, M., Clode, A.B., McMullen, R.J., Jr., Pate, D.O. & Gilger, B.C. Effect of three treatment protocols on acute ocular hypertension after phacoemulsifiation and aspiration of cataracts in dogs. Veterinary Ophthalmology. — 2010. — №13. — Р. 14–19.
- Gelatt KN. Veterinary ophthalmology 5ed. Wiley-Blackwell. Ames, 2013, 2170 p.
- Gelatt, K.N. & Mackay, E.O. Secondary glaucoma in the dog in North America. Veterinary Ophthalmology. — 2004. — №7. Р. 245–259.
- Kador, P.F., Webb, T.R., et al. Topical KINOSTAT ameliorates the clinical development and progression of cataracts in dogs with diabetes mellitus. Veterinary Ophthalmology. — 2010. — №13(6). — Р. 363–368.
- Klein, H.E., Krohne, S.G., Moore, G.E. & Stiles, J. Postoperative complications and visual outcomes of phacoemulsifiation in 103 dogs (179 eyes): 2006–2008. Veterinary Ophthalmology. — 2011. — №14. — Р. 114–120.
- Maggs, D.J., Miller, P.E., Ofri, R. Slatter’s fundamentals of veterinary ophthalmology. 5ed, Elsevier, St.-Louis. — 2013. — 478 p.
- Taylor, V.L., et al. Morphology of normal human lens. Investigative Ophthalmology & Visual Science. — 1996. — №7. — Р. 1396–1314
- Vainisi, S.J. & Wolfer, J.C. Canine retinal surgery. Veterinary Ophthalmology. — 2004. — №7. — Р. 291–306.
- Wilkie, D.A. & Willis, A.M. Viscoelastic materials in veterinary ophthalmology. Veterinary Ophthalmology. — 1999. — №2. — Р. 147–153.
- Williams, D.L. Lens morphometry determined by B-mode ultrasonography of the normal and cataractous canine lens. Veterinary Ophthalmology. — 2004. — №7(2). — Р. 91–95.
- Williams, D.L. & Munday, P. The effect of a topical antioxidant formulation including N-acetylcarnosine on canine cataract: a preliminary study. Veterinary Ophthalmology. — 2006. — №9(5). — Р. 311–316.
СВМ № 5/2018