О. Готье, А. Изембар, Е. Гоенвай, Ж.-Ц. Ле Ниуанен
Ветеринарная хирургия постепенно повышает свое качество за счет биоматериалов, используемых для лечения зубов у собак, заполнения дефектов костной ткани.
Частота новообразований тканей зуба составляет менее 1% от всех опухолей ротовой полости, обнаруживаемых у домашних плотоядных. Тем не менее, они достаточно сильно дифференцируются, и иногда очень трудно провести их оценку. Если лечение всегда ориентировано на хирургическое иссечение новообразований, то гистоморфологическое исследование способствует определению их прогноза. Удаление поврежденной части костной ткани нижней или верхней челюсти усиливает степень ее дефекта. Использование синтетических биоматериалов, как это представлено в нашем случае, может служить важным элементом в реконструкции утраченной части кости, близкой к анатомической.
1. Анамнез
Немецкая овчарка, в возрасте 8 месяцев, представлена на консультацию в отдел одонтостоматологии по рекомендации коллеги. У животного было обнаружено уплотнение, которое появилось недавно на нижней челюсти. Ввиду возможности новообразования пациент был направлен к нам с целью проведения дополнительных исследований и лечения.
2. Клиническое обследование
Заявление владельцев о том, что они не наблюдали у животного каких-либо отклонений общего состояния здоровья, подтвердилось клиническим обследованием пациента на день консультации.
Аппетит у собаки сохранен, но при этом отмечали незначительное увеличение саливации.
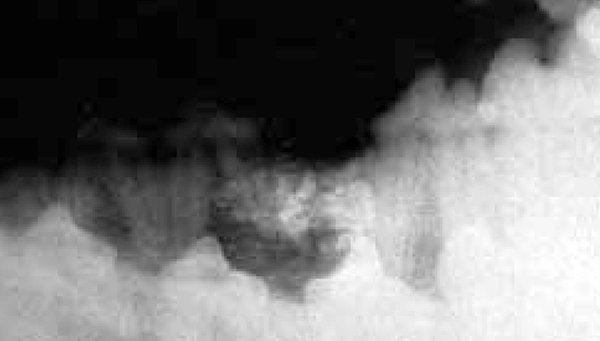
Во время обследования полости рта на нижней челюсти обнаружена персистенция образования овальной формы приблизительно 3 см длины на уровне третьего и четвертого нижних премоляров слева (фото 1).
 |
| Фото 1. Макроскопическая картина пролиферации нижней челюсти. |
По всей вероятности, этот процесс протекает быстро, потому что его проявление и дальнейшее развитие происходило в течение 10 дней, что собственно и явилось причиной привода животного на консультацию. Пролиферация образования изменила линейную позицию премоляров, вызывало деформацию верхней части и вестибулярной поверхности одноименной ветви нижней челюсти.
Количество зубов у собаки сохранено, но положение их нарушено. На поверхности образования, увеличивающегося в объеме, отмечали изъязвления, вызванные механическим воздействием противоположно расположенных зубов верхней челюсти (РМ 4). С вестибулярной стороны образования внешний вид ткани, укрывающей десну, не изменился (нет признаков воспаления и нагноения). Отсутствие болевой реакции и вмятин при нажатии пальцем свидетельствуют о костной природе образования. Пальпирование региональных лимфоузлов не выявило каких-либо изменений.
3. Дополнительные исследования
Рентгенографическое исследование левой ветви нижней челюсти (пленки для фотографии зубов М2 Occlusal, 50×70 мм, Agfa) проводили под общей анестезией, путем внутривенного назначения медетомидина (Domitor®) и кетамина (Imalgene®).
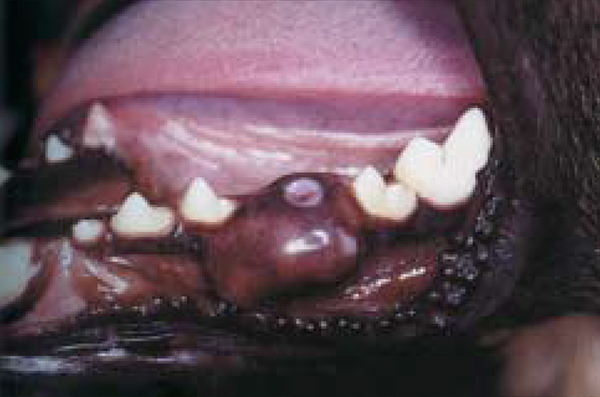
На полученных рентгенографических клише обнаружено место деформации с присутствием большого количества минерализированных структур, по плотности схожих с эмалью соседних зубов собаки, заключенных в костную «скорлупу», которая в своем продолжении имеет сходство с альвеолярной частью нижней челюсти (фото 2). Удлиненный контур этих минерализованных структур напоминает форму небольших коронок зубов.
 |
| Фото 2. Рентгенографическая картина в предоперационный период, указывающая на локализацию множественных минерализированных структур, облаченных в костную «скорлупу». |
Общий биохимический анализ крови и лейкоформула не отражают каких-либо отклонений от нормы.
4. Симптомы
Симптомы, в основном, носят локальный характер и проявляются в изменении рельефа нижней челюсти с изъязвлением слизистой десны (в верхушке слева) на уровне РМ 4. При этом каких-либо изменений общего состояния пациента не наблюдали. Волнение владельцев было связано с быстрым развитием патологического процесса на нижней челюсти животного.
5. Диагностика
В данной стадии заболевания имеется несколько предположительных диагнозов:
– аномалия формирования лишних зубов у собаки (одного или нескольких);
– присутствие фолликулярной кисты (ее образование в основном сопровождается полным прорезыванием зуба);
– развитие новообразования ткани зуба.
Рентгенографические клише ориентируют нас на развитие опухоли одонтогенной природы, относящейся к типу одонтомы, природу которой можно подтвердить путем проведения гистоморфологического исследования.
Ввиду скорости и широты пролиферативного процесса новообразования, с согласия владельцев, было принято решение о проведении хирургической операции. Лечение было ориентировано на иссечение новообразования и последующую реконструкцию утраченной части кости, близкую к анатомической. В данном случае проведение биопсии ввиду предполагаемой природы новообразования, а также сложности забора материала и необходимого количества поврежденных тканей оказалось необязательным.
6. Хирургическое лечение
К лечению зубов у собаки приступили на третий день с момента консультации, прибегнув к общей ингаляционной анестезии (галотан) после внутривенной индукции (премедикации) тиопенталом натрия (Nesdonal®).
Животное было помещено в боковое правое положение, с последующей фиксацией открытой пасти с помощью зевника. Чтобы обеспечить экспозицию оперируемого участка, а также, в дальнейшем, добиться оптимальной реконструкции образованного дефекта, сначала необходимо было отпрепарировать слизистую и периост десны.
После надреза десны в верхней части ее повреждения (лезвие скальпеля Swann Morton №15), осуществляли еще два надреза на вестибулярной поверхности слизистой с одной и другой стороны по отношению к зоне пролиферации. Отпрепаровку лоскута десны со стороны языка и вестибулярной стороны ротового аппарата осуществляли осторожно с помощью периостального элеватора. Лоскут на вестибулярной поверхности смещали так, чтобы можно было освободить ветвь нижней челюсти на половину ее высоты.
Надрез верхушки альвеолярной костной «скорлупы», длиной приблизительно 2 см, осуществляли с помощью ножниц для проведения остеотомии. Дополнительное удаление альвеолярной части костной ткани выполняли с помощью тонкого желобоватого пинцета, чтобы достичь минерализованных элементов образования, визуализируемых на рентгеновском снимке. Последние удаляли с помощью ложки Фолькмана и кусачек. Таким образом, было удалено пятнадцать элементов, похожих на кусочки зубной эмали, располагающихся отдельно или вместе (фото 3). Кюретаж во время операции с последующим удалением всех элементов осуществляли под контролем рентгенографического снимка.
Полное иссечение зоны пролиферации вызвало большую потерю костной ткани нижней челюсти. Этот дефект, ширина и высота которого составили примерно 2 см, затрагивал ее вестибулярную стенку. При этом противоположная стенка нижней челюсти со стороны языка оставалась целой.
Кроме того, кюретаж и удаление фрагментов минерализованной ткани способствовали увеличению образования впадины, которая обнажила корни соседних зубов у собаки, не требующих экстракции (фото 4).
В связи с выраженной потерей костной субстанции для ее восполнения было принято решение о заполнении этого дефекта синтетическим биоматериалом. Речь в данном случае идет о бифазной фосфокальциевой керамике в форме гранул размером от 2 до 5 мм в диаметре (МВСР®). Эти гранулы представляют собой макропористую структуру, где диаметр каждой поры колеблется в пределах 400–600 мкм, обеспечивающей колонизацию и постепенное замещение данного материала вновь формирующейся костной тканью, сходной по своей струтуре с таковой реципиента (G. Daculsi, N. Passuti, 1990; N. Passuti, G. Daculsi, 1989). Для заполнения образовавшейся полости вплоть до верхушки альвеолярного гребня, окружающего премоляры, потребовалось пятнадцать гранул (фото 5).
Отпрепарированный лоскут десны на вестибулярной поверхности нижней челюсти был вновь возвращен в первоначальное положение для предотвращения проницаемости в полость и удержания в ней гранул биоматериала. Два надреза, выполненные для отделения лоскута от десны, также были зашиты. Таким образом, очень качественное сопоставление и наложение лоскута десны со стороны языка и вестибулярной поверхности с помощью прерывистых узловатых швов (Vicryl dec. 2®) позволили сформировать верхушку альвеолярного гребня.
На протяжении хирургической операции животному проводили инфузию раствора лактата Рингера. Была выполнена внутривенная инъекция цефалексина (Rilexine®, двухкратно из расчета 30 мг/кг, вначале и в конце операции) с последующим назначением этого же препарата перорально в течение 5 дней.
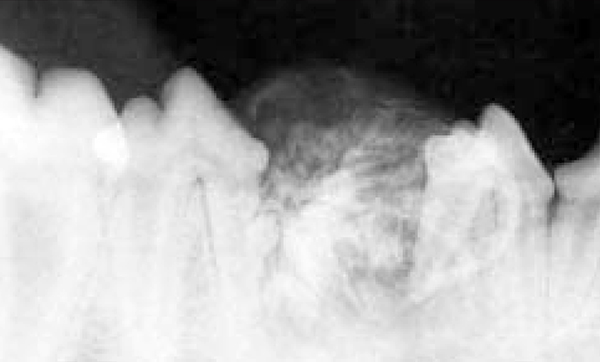
После проведения операции была выполнена рентгенография зубов собаки, что позволило удостовериться в полной элиминации минерализированных фрагментов, наблюдаемых ранее на рентгенографическом клише. Материал, заполняющий пространство, имел слабовыраженную рентгеноконтрастность, и его удержание в образовавшейся полости нижней челюсти обеспечивалось за счет репозиции лоскута слизистой оболочки десны (фото 6).
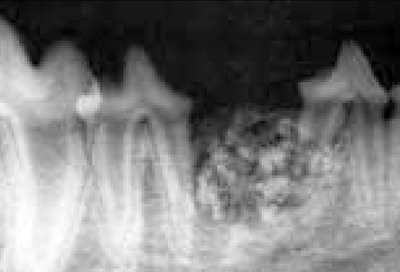 |
| Фото 6. Рентгенографическая картина, проведенная сразу после введения биоматериала. |
Животное благополучно вышло из состояния анестезии и было выдано владельцам в этот же вечер с предписанием полужидкой диеты до полного заживления десны.
7. Постоперационный период
Животное наблюдали несколько раз с дополнительным проведением рентгенографического исследования, что позволило провести оценку его выздоровления. Шовный материал удалили на восьмой день с момента проведения операции (рубцевание десны прошло благополучно).
Гистоморфологическое исследование кусочков извлеченных фрагментов указывало на развитие опухоли тканей зуба у собаки, идентифицированной как одонтома1. Это относительно редко встречающееся, лишенное способности к метастазированию новообразование с благоприятным прогнозом при его полном удалении. В противном случае (неполное удаление) степень локальной агрессивности такого типа новообразования остается тяжелым.
1 Одонтома (англ. odontoma). Доброкачественная опухоль, образующаяся из тканей физиологически сформировавшегося зуба (син. дентома). Амелобластная дентома — амелобастома, ассоциирующаяся с более менее дифференцированным формированием или состоящая из тканей зуба. Одонтопластическая дентома — одонтома, формирующаяся в период развития зуба.
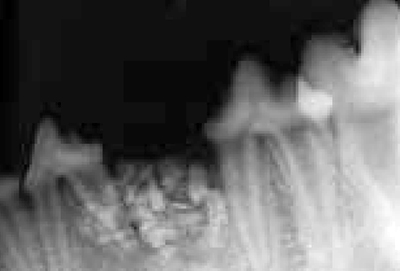
Первый рентгенографический контроль был осуществлен через три недели после проведения хирургической операции (фото 7). Было установлено, что биоматериал остается на месте. Колонизация его тканью реципиента началась со дна образованной полости, так как было отмечено, что плотность (рентегноконтрастность) биоматериала и прилегающей к нему костной ткани одинаковая. До этого четко визуализируемый контур гранул биоматериала на рентгенографическом клише, выполненном сразу после операции, как оказалось, на данный момент дифференцировался слабо, что свидетельствовало о начале инкорпорации данного материала.
 |
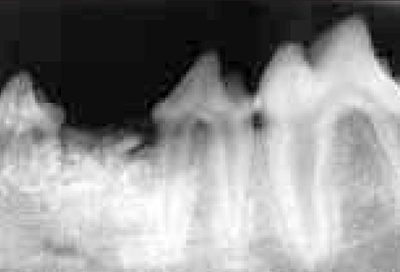 |
| Фото 7. Рентгенографический контроль через три недели после проведения хирургической операции. | Фото 8. Рентгенографический контроль через восемь недель после проведения хирургической операции. |
Этот процесс рассматривался в динамике, через определенные промежутки времени. Ретгенографический снимок выполняли через восемь недель после проведения операции на зубах у собаки (фото 8). На рентгенографическом клише под слизистой десны еще видна макропористая структура в верхушке гребня альвеолярной кости с ослабленным контуром гранул. Это говорит о неполной колонизации костной тканью введенного биоматериала, тогда как на дне полости хорошо визуализируется продолжение замещения биоматериала костной тканью нижней челюсти.
Через три месяца при макроскопическом обследовании полости больше не наблюдалось рельефа травмированного участка, что свидетельствовало о полном восстановлении десны (фото 9). Животное в этот период жизни претерпевало фазу роста, и премоляры левой ветви нижней челюсти находились в нормальном состоянии.
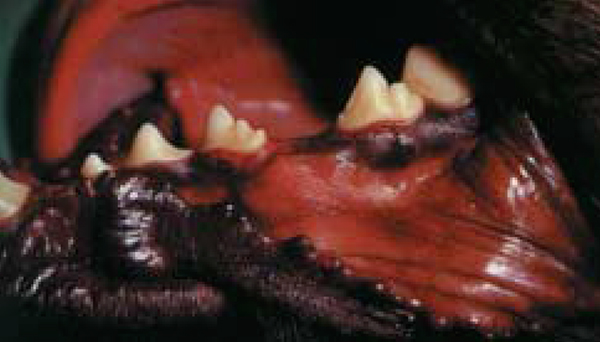 |
| Фото 9. Картина, указывающая на рубцевание десны через три месяца после проведения хирургической операции. |
Через 18 месяцев после хирургического вмешательства, животное было вновь представлено на консультацию с целью проведения вакцинации. С согласия владельцев, было повторно проведено рентгенографическое исследование под общей анестезией. В данном случае было отмечено несколько очень важных моментов:
– отсутствие рецидива новообразования;
– через 1,5 года, при проведении рентгенографического исследования, отмечается прекрасная биосовместимость и интеграция биологического материала в месте его имплантации. При этом отмечали неполный распад имплантата (фото 10 и 11);
– отсутствие локальной инфекции (абсцессов вокруг обнаженных корней зубов у собаки во время проведения хирургической операции не наблюдали);
– качество рубцевания парадонтальной ткани (фото 10), тогда как восстановление объема костной ткани в области альвеолы наблюдали уже через восемь недель с момента проведения операции, а также репарацию альвеолярно-зубной связки вокруг мезиальной2 части корня РМ4 и дистальной части корня РМ3 (фото 11), где также отмечали прекрасное рубцевание десны (фото 12).
2 Мезиальный (англ. mesial). Речь идет о поверхности зуба, которая располагается очень близко к медианной линии.
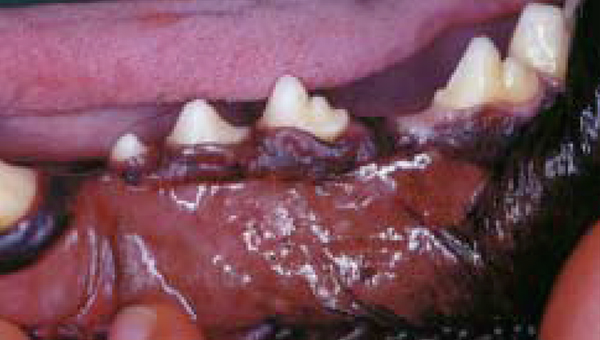 |
| Фото 12. Заживление десны через 18 месяцев после проведения хирургической операции. |
Владельцы были удовлетворены отсутствием каких-либо отклонений формирования зубного аппарата у их собаки.
8. Обсуждение
8.1. Одонтогенные новообразования
Если новообразования зубной ткани встречаются редко по сравнению со всеми опухолями у домашних плотоядных (менее 1% новообразований ротовой полости), то одонтомы среди них встречаются еще реже (C. Briand, 1995; K.M. Walsh et coll., 1987). По данным F.A. Hale, B.P. Wilcoock (1996) и B.A. Kramek et coll. (1996), они составляют часть индуктивных одонтогенных новообразований (табл. 1). Что касается комплексных и сложных одонтом, то речь идет об индуктивных смешанных новообразованиях эпителиальной и мезенхиматозной природы эмалеобразующего органа. При развитии комплексной одонтомы индукция секреции эмали и дентина ведет к искажению формирования зубной ткани, тогда как сложная одонтома провоцирует неоформирования псевдозубов в форме грозди (R.R. Dubielzig, 1982). Речь в данном случае идет о более дифференцированных новообразованиях зубов.
Таблица 1. Перечень одонтогенных новообразований эпителиальной ткани.
| Новообразования | Категории | Виды животных |
| Амелобластома (адамантинома) | Не индуктивная | КРС, собаки, кошки, лошади |
| Эпителиальное одонтогенное кальцинированное новообразование | Не индуктивная | Собаки, кошки |
| Фиброамелобластома | Индуктивная | Кошки, КРС |
| Амелобластная фиброадантома | Индуктивная | Собаки, КРС |
| Одонтоамелобластома | Индуктивная | Собаки, кошки, КРС, овцы, лошади, грызуны |
| Комплексная одонтома | Индуктивная | Собаки, кошки, КРС, грызуны |
| Композитная одонтома | Индуктивная | Мелкий рогатый скот, рыбы |
| Имеются некоторые неудобства в классификации одонтогенных новообразований и частичное нагромождение классификаций гуманитарной и ветеринарной медицины. Имеется несколько принципов классификации одонтогенных новообразований эпителиальной природы, которые описаны. Одна из них основывается на инициирующей роли эпителия в формировании эмали, сказывающемся на развитии одонтогенной мезенхимы в первой стадии одонтогенеза. Эти опухоли, таким образом, распределены на две группы, в зависимости от наличия или отсутствия индуктивности эпителия: – неиндуктивные опухоли (без формирования дентина или эмали); – индуктивные опухоли (индуктивный эффект эпителия на мезенхимальную ткань, приводящего к формированию дентина или эмали внутри самого новообразования); |
||
В настоящее время (2006 г. — Прим. ред.) одонтомы рассматривают как нарушения формирований по типу гамартом3, а не истинных неоплазм (F.A. Hale, B.P. Wilcoock 1996; E. Piette, H. Reichler, 1991). В данном случае дифференциация этих эпителиальных и мезенхиматозных клеток претерпевает сложные процессы и завершается образованием амелобластов и функционирующих адонтобластов, участвующих в формировании эмали и дентина.
1 Гамартома (Albrecht, 1902) (гр. hamartano, у меня нет цели) [англ. hamartoma]. Название, данное в Германии в связи с нарушением формирования онкологической природы, вызванным изменением нормального построения элементов; по определению французских авторов данное определение фигурирует как дизэмбриоплазия. Известен термин гамартома печени, который согласно авторам применяют при четко дифференцированных повреждениях органа. Ввиду того, что пролиферация на клеточном уровне преобладает в области сосудов, желчных протоков или клеток паренхимы печени (гепатоцитоз), согласно Proper et Shaffner (1953), Pades и Marty (1967) различают: гемартомы сосудов или ангиогемартомы, гемартомы, представленные гепатоцитами или гепатоцитарные, адено- или гепатоцито-гемартомы (иногда называемые доброкачественные гепатомы) и композитные гемартомы, массивные или смешанные (среди них фигурируют доброкачественные гепато-холангиомы), формирующиеся из смеси ранних дополнений иногда фиброзной ткани.
Гемартомы бронхов или трахеи эволюционируют как доброкачественные новообразования, развивающиеся как внутри бронхов, так и в средостении (бронхиальные, реснитчатые кисты). Некоторые дают ошибочное определение этому названию при бронхиальном эпистоматозе. Гемартомы формируются иногда с другими нарушениями, ангиомами или множественными кистами.
В основном эти новообразования наблюдают у собаки и лошади (F.A. Hale, B.P. Wilcoock 1996; R.R. Dubielzig, 1982; R.F. Langham et coll., 1969; K.C. Smith et coll., 1993; B.A. Valentine et coll., 1985). Они развиваются у животных в молодом возрасте, часто до года. Вероятно, они локализуются преимущественно на уровне десны нижней челюсти. Макроскопически опухоль может затрагивать всю зубную аркаду, или распространяться в полость носа в случае поражения верхней челюсти.
Когда опухоль высокодифференцированная, то на десне можно обнаружить появление лишних зубов, что и является поводом для консультации. При микроскопическом исследовании выявляются все элементы зрелого зуба: эмаль, дентин, пульпа, одонто- и амелобласты (F.M. Poluet et coll., 1992). Тем не менее, при возникновении сложной одонтомы организация тканей менее искажена, и их морфогенез отличается от такового нормального зуба (R.R. Dubielzig, 1982; D.G. Gardner, 1982). В более дифференцированных новообразованиях отмечается присутствие небольших формирований зубов. В данном случае одонтома, которую мы обнаружили в левой ветви нижней челюсти, развивалась быстро. Псевдонеоформирования зуба регруппировались в полости кости, образуя кисту, характерную для сложной одонтомы.
Об этиопатогенезе одонтом в настоящее время мало известно. У человека, вероятно, не имеется каких-либо особенностей в локализации или специфике ассоциации в формировании дополнительного зуба. Аномалия может иметь генетическую природу, связанную с одним фактором и передаваться по аутосомному доминантному признаку. Также она может быть вызвана мутирующим геном или постнатальной интерференцией, происходящей под генетическим контролем развития зуба (A.D. Nitchin, 1971).
Прогноз этих новообразований, в основном, благоприятный. Речь, следовательно, идет о доброкачественных новообразованиях, способных к локальной и не метастазирующей инвазии. Лечение одонтом основано на их полном хирургическом удалении, что позволяет исключить рецидивы. Однако в случае обнаружения сложной одонтомы, ввиду ее более высокой дифференциации, она может иметь локально агрессивный характер, как это отмечают при слабозлокачественном новообразовании, относящемся к типу амелобластомы (B.A. Kramek et coll., 1996).
Хирургическое лечение одонтогенных опухолей часто вызывает необходимость проведения более широкого иссечения, которое может быть ориентировано на гемимандибуло- или максиллэктомию (K.C. Smith et coll., 1993; T. Ichikawa, H. Tamamoto, 1996).
Собственный опыт применения биоматериалов, используемых для замещения дефекта костной ткани, и значимость мотивации владельцев животного инициировала нас прибегнуть к заместительной хирургии путем применения этого типа имплантата (O. Gautier et coll., 1997–1999).
8.2. Результаты замещения дефектов костной ткани при применении бифосфатов фосфорнокислого кальция
Восполнение утраченной костной субстанции в настоящее время осуществляют за счет применения фосфорнокальциевых биоматериалов. Их химический состав близок к составу кости в фазе минерализации (M. Jarcho, 1981; C. Rey, 1990). Среди них бифазная керамика (ВСР для бифазного фосфата кальция) ассоциируется с медленно растворяющимся гидроксипатитом и быстро растворяющимся бета-трикальцийфосфатом (R.W. Bucholtz et coll., 1987; P. Frayssinet et coll., 1993; R.Z. Le Geros, 1993; E.B. Nery et coll., 1992). Эти синтетические материалы обладают прекрасной биосовместимостью и свойствами биоактивности, которая, в частности, проявляется в виде их распада (N. Passuti, G. Daculsi, 1989). Их уже использовали в гуманитарной медицине: ортопедической хирургии (G. Daculsi et coll., 1990; F. Gouin et coll., 1995; A.Q. Ransford et coll., 1998) и одонтостоматологии (верхнечелюстная область лицевой поверхности и зубы) (G. Daculsi et coll., 1992; A.H. Jean et coll., 1993). Биологическая интеграция этих компонентов, благодаря их бифазной природе, осуществляется через резорбцию и колонизацию костной тканью реципиента (хозяина). Макропоры в керамике имеют диаметр 400–600 мкм. Это позволяет окружающей костной ткани хозяина заполнять введенный в нее материал, который, обладая специальной архитектоникой, выполняет функцию поддерживающей структуры, а также за счет остеоиндуктивных свойств стимулирует ламинарное неоформирование и корректную минерализацию костной ткани (G. Daculsi, N. Passuti, 1990; O. Gautier et coll., 1997, 1998). Размер клеток и циркуляция биологических жидкостей обеспечивают условия неоваскуляризации внутри внесенного в костную ткань биоматериала. Феномены растворимости и преципитации, происходящие внутри микропор на поверхности кристаллов керамики, возникают благодаря циркуляции ионов и ионов, высвобожденных из самой керамики. Следовательно, химический состав материала постепенно приближается к биологическому — карбонату апатита — минеральной основе костной ткани (N. Passuti, G. Daculsi, 1989).
Костные клетки, принимающие участие в резорбции, вызывают деградацию биоматериала (гигантские полинуклеары, остеокласты или остеокластоподобные клетки) и завершают таким образом его постепенное замещение (M.F. Basle et coll., 1993; P. Frayssinet et coll., 1993; S. Yamada et coll., 1997). Граница между костной тканью реципиента и фосфорнокальциевым керамическим материалом, в связи с формированием четкой химической взаимосвязи между кристаллами керамического имплантата и костью, постепенно ослабевают. Это свидетельствует о тотальной инкорпорации имплантируемого материала за счет феномена «остеокоалесценции» (срастания с костной тканью) (N. Passuti, G. Daculsi, 1989; G. Daculsi, N. Passuti, 1990).
Сходные фосфорнокальциевые компоненты используют для восстановления высоты альвеолярного гребня, обеспечивая тем самым усиление фиксации эпителиальных клеток десны на поверхности зуба, или для того, чтобы избежать формирования костной альвеолярной щели после экстракции зуба (J.A. Bowen et coll., 1989; P.J. Mentag, T. Kosinski, 1989; S. Oreamuno et coll., 1990). Как и карбонат кальция, полученный из кораллов, их также используют в качестве имплантата зубов (A. Piatelli et coll., 1996; J.H. Dubruille et coll., 1999). Кроме того, рубцевание лоскута десны крупного размера возможно, если он вступает в контакт с поддерживающей конструкцией, которая препятствует его оседанию и создает условия реваскуляризации. В данном случае проведенная хирургическая операция, основанная на иссечении десны, привела к полной потере вестибулярной стенки нижней челюсти и формированию большого дефекта (полости) в костной ткани.
Несмотря на молодой возраст животного и защиту периоста с помощью лоскута десны, значительная потеря объема костной ткани и обнажение корней зуба у собаки вследствие кюретажа вызвали необходимость использования биосовместимого материала для устранения создавшегося дефекта. Несмотря на то, что имплантат не обладает свойствами остеогенеза, в отличие от спонгиозного аутотрансплантата (возможность альтернативного решения для создания второго хирургического участка, которое не рассматривалось в данном случае), мы смогли восстановить первоначальный объем образовавшегося дефекта кости. Без решения этой задачи удалось бы осуществить лишь репозицию лоскута десны. Проседание лоскута и потеря необходимой высоты альвеолярного гребня, несомненно, имели бы отдаленные последствия, причиняющие вред всему парадонту и соседним зубам.
Заключение
Диагностика этого новообразования зубной ткани у собаки является первым этапом в решении данной проблемы. Кроме того, хирургическое вмешательство вызвало необходимость прибегнуть к использованию синтетического биоматериала, заполняющего образованную полость в костной ткани и обеспечивающего восстановление ее дефекта. Иссечение одонтогенной опухоли часто является причиной разрушения костных тканей, иногда слишком выраженного, как это показано в приведенном случае. Замещение дефекта костной ткани синтетическим материалом, вследствие травмы или по причине иссечения опухоли, позволяет восстановить ее первоначальную форму, а также избежать неудобств, связанных с взятием аутотрансплантата или рискованной инкорпорации аллотрансплантата.
СВМ 3/2006