Аннотация
Справочная информация. В медицине синдром Урретс-Завалия (УЗС) является хорошо известным, но необычным послеоперационным осложнением, характеризующимся фиксированным расширенным зрачком, атрофией радужной оболочки и глаукомой. Хотя первый случай был зарегистрирован в 1963 году после сквозной кератопластики по поводу кератоконуса, синдром встречается при различных офтальмологических процедурах, например, таких как хирургия катаракты. Данные об этом состоянии ранее не публиковались в ветеринарной литературе.
Описание случаев. Описаны три принадлежащие владельцам собаки с диабетом, у которых развилась триада УЗС после операции по удалению катаракты. Несмотря на отсутствие осложнений во время факоэмульсификации всех шести глаз, в пяти из них развилась послеоперационная офтальмогипертензия средней или тяжёлой степени. Хотя скачки внутриглазного давления (ВГД) изначально контролировались, фиксированные расширенные зрачки, атрофия радужной оболочки и хроническая офтальмогипертензия наблюдались в пяти поражённых глазах. Агрессивные медикаментозные и хирургические вмешательства сохранили зрение трёх из этих глаз. Неконтролируемое ВГД привело к слепоте одного глаза.
Вывод. Это первое опубликованное описание УЗС у собак после факоэмульсификации. Хотя точная, доказуемая причина не определена, мы считаем, что постоперационную офтальмогипертензию (ПОГ) следует рассматривать как триггер для этого синдрома, так как она напрямую влияет на ауторегуляцию глазного кровотока и внутреннюю целостность сосудистой оболочки глаза. До того, как доказано обратное, сахарный диабет можно рассматривать как фактор риска развития этого синдрома после хирургии катаракты у собак.
Ключевые слова: атрофия радужки, мидриаз, офтальмогипертензия, факоэмульсификация, послеоперационное осложнение.
Введение
В 1963 году аргентинский офтальмолог Альберто Урретс-Завалия описал синдром фиксированного расширенного зрачка, сопровождающийся атрофией радужной оболочки и глаукомой, как осложнение сквозной кератопластики при кератоконусе [46]. В то время автор связал это необычное послеоперационное осложнение с применением местных мидриатиков (атропин). Позднее этот синдром был описан в сочетании с другими хирургическими вмешательствами, такими как различные методы кератопластики [25; 27; 40; 12; 2; 7; 11], внутрикамерное введение газа для лечения булл роговицы [3], трабекулэктомия [17], гониотомия [8; 48], имплантация интраокулярной линзы [50; 32; 33; 29], хирургия катаракты [28], фотокоагуляция сетчатки аргоновым лазером [23], 360-градусная периферическая иридопластика [10] и удаление инородного тела из передней камеры [43]. Точный механизм синдрома Урретс-Завалия (УЗС) до сих пор неизвестен. Расширенные зрачки не реагируют на пилокарпин, симпатолитические средства или альфа-адренергические блокаторы. Следовательно, лечение людей направлено на симптоматический контроль внутриглазного давления (ВГД), условий освещённости и светобоязни, маскировку анизокории косметическими контактными линзами [29] или при помощи микропигментации роговицы [35; 1]. В ветеринарной литературе, кроме описания случая, недавно представленного на конференции Европейского колледжа ветеринарной офтальмологии [4], никаких описаний УЗС пока не публиковалось. Мы описываем три случая УЗС после операций по удалению катаракты у собак с сахарным диабетом и обсуждаем этиологические механизмы этого синдрома.
Клинические случаи
Истории болезни трёх собак, принадлежащих владельцам, продемонстрировавших клинические признаки, совместимые с УЗС, после двусторонней хирургии катаракты в Учебном ветеринарном госпитале Автономного университета Барселоны (VTH-UAB) с 2020 по 2021 год, были ретроспективно изучены. В ближайшем послеоперационном периоде после факоэмульсификации, прошедшей без осложнений, синдром заподозрили, обнаружив внезапно фиксированный расширенный зрачок, клиническую атрофию радужной оболочки и глаукому.
Пациенты, клинические признаки и предоперационное обследование
В исследование были включены две кастрированные самки [метис (случай 1) и поденко ибиценко (случай 2)] и кастрированный кобель [йоркширский терьер (случай 3)], возраст от 9 до 10 лет, вес 4–15 кг. У всех животных за 2–5 месяцев до обращения к офтальмологу был диагностирован сахарный диабет. Владельцы сообщили, что собаки ослепли в течение очень короткого периода после постановки диагноза «сахарный диабет» (1–3 месяца). Кроме гипотиреоза в случае 2 других сопутствующих системных заболеваний не было обнаружено, и полное общее обследование на первичном визите было ничем не примечательно.
Офтальмологические данные при первом осмотре отражены в таблице 1. У всех трёх собак офтальмологическое обследование выявило отсутствие реакции на угрозу на обоих глазах (OU) без других значимых находок по нейроофтальмологическому обследованию. Тест Ширмера-1 (MSD Animal Health, Madison, NJ) и внутриглазное давление (TonoVet®, Icare Finland Oy, Helsinki, Finland) были в пределах нормы. Биомикроскопическое исследование (Kowa SL17®, Kowa Company Ltd., Tokyo, Japan) выявило набухающую катаракту OU, препятствующую осмотру глазного дна. Хотя лёгкая сенильная атрофия радужной оболочки была обнаружена билатерально в случаях 1 и 2, зрачковый рефлекс (ЗР) был выражен полно, флюоресцеиновый тест был отрицательным.
Предоперационные отклонения общего клинического и биохимического анализа крови каждого пациента приведены в таблице 2. При предоперационной гониоскопии был выявлен открытый иридокорнеальный угол (ИКУ) без дисплазии гребенчатой связки. УЗИ глаз было ничем не примечательно, диаметр хрусталика колебался от 12,9 до 14,3 мм, а электроретинография по короткому протоколу выявила нормальную активность сетчатки всех глаз.
Таблица 1. Офтальмологические признаки у собак с УЗС после хирургического лечения катаракты, обнаруженные на первом и последнем осмотре
| Первый послеоперационный осмотр | Последний послеоперационный осмотр | |||||||||||
| Зрение, рефлексы | ВГД | Воспа-ление = опалес-ценция | Зрение, рефлексы | ВГД | Воспа-ление = опалес-ценция | Поло-жение ИОЛ | ||||||
| Угроза | Дазл | Зрачко-вый | Угроза | Дазл | Зрачко-вый | |||||||
| С л у ч а й 1 |
OD | – | + | + | 17 | – | – | +/– | —
Тяжёлый мидриаз |
7 | ||
| OS | – | + | + | 18 | – | + | + | —
Тяжёлый мидриаз |
7 | Очень лёгкая | Норма | |
| С л у ч а й 2 |
OD | – | + | + | 10 | – | – | – | —
Умерен-ный мидриаз |
16 | Очень лёгкая | Норма |
| OS | – | + | + | 9 | – | + | + | —
Умерен-ный мидриаз |
6 | – | Норма | |
| С л у ч а й 3 |
OD | – | + | + | 13 | – | + | + | + | 7 | Лёгкая | Норма |
| – | + | + | 15 | – | + | + | —
Умерен-ный мидриаз |
22 | Очень лёгкая | Норма | ||
Таблица 2. Отклонения предоперационного общего клинического и биохимического анализов крови у трёх собак с УЗС
| Пациент | Общий клинический анализ | Биохимический анализ | ||||||
| Параметр | Результат | Референс | Ед. изм. | Параметр | Результат | Референс | Ед.изм. | |
| Случай 1.
Поденко ибиценко |
Эритро-циты | 9,12 | 5,65–8,87 | млн/мкл | Глюкоза | 528 | 70–143 | мг/дл |
| RDW | 22,7 | 13,6–21,7 | % | Натрий | 142 | 144–160 | ммоль/л | |
| Ретикуло-циты | 156,9 | 10,0–110,0 | тыс./мкл | Хлориды | 106 | 109–122 | ммоль/л | |
| Лимфо-циты | 0,77 | 1,05–5,10 | тыс./мкл | Альбумин | 4,2 | 2,2–3,9 | г/дл | |
| MPV | 13,8 | 8,7–13,2 | фл | АЛТ | 188 | 10–125 | Ед/л | |
| Общий били-рубин |
1,1 | 0,0–0,9 | мг/дл | |||||
| Случай 2.
Метис |
Моноциты | 0,064 | 0,15–1,35 | тыс./мкл | Холесте-рол | 413,9 | 135–270 | мг/дл |
| Эозино-филы | 0 | 0,1–1,5 | тыс./мкл | АЛТ | 157 | 21–102 | Ед/л | |
| Случай 3.
Йорк-ширский терьер |
Фруктоз-амин | 488,9 | 192,6–357,4 | мкмоль/л | ||||
| ЩФ | 290 | 20–156 | Ед/л | |||||
| Калий | 3,94 | 4,37–5,35 | ммоль/л | |||||
| Натрий | 135,5 | 141–152 | ммоль/л | |||||
| Хлор | 99,1 | 105–115 | ммоль/л | |||||
RDW — ширина распределения эритроцитов, MPV — средний объём тромбоцита, АЛТ — аланинаминотрансфераза, ЩФ — щелочная фосфатаза
Предоперационное лечение и хирургическое вмешательство
Все собаки получали за 5–6 часов до операции флуниксина меглюмин (0,5 мг/кг внутривенно; Nixyvet 50mg/ml®, Divasa-Farmavic, S. A. Group, Barcelona, Spain) и во время индукции анестезии цефазолин (25 мг/кг внутривенно; Cefazolina Normon, Laboratorios Normon S. A., Madrid, Spain). Кроме того, тропикамид (Colircusí Tropicamida®, Alcon Healthcare, Barcelona, Spain), 1% фенилэфрин (Colircusí Fenilefrina®, Alcon Healthcare, Barcelona, Spain), 0,1% непафенак (Nevanac 1 mg/ml®, Alcon Healthcare, Barcelona, Spain) и ципрофлоксацин (Oftacilox®, Alcon Healthcare, Barcelona, Spain) применялись местно каждые 30 минут в течение 2 часов перед операцией.
Хирургия катаракты проводилась путём мономануальной факоэмульсификации по технике «разделяй и властвуй» с использованием факоэмульсификатора с перистальтическим насосом (Alcon Infinity Vision System®, Alcon Healthcare, Barcelona, Spain). Внутрикамерные растворы, используемые во время операции, включали: сбалансированный солевой раствор, охлаждённый раствор Рингера, вискоэластик 2,2% натрия гиалуронат (An-bfh 2.2%®, an-vision, Hennigsdorf, Germany) и тканевой активатор плазминогена (0,25 мкг/0,1 мл). Во всех случаях в капсульный мешок была имплантирована акриловая интраокулярная линза (ИОЛ) соответствующего размера (MD8®, an-vision, Hennigsdorf, Germany). Все операции прошли без осложнений, натрия гиалуронат удаляли с помощью автоматизированной ирригации/аспирации после установки ИОЛ. В всех случаях для факоэмульсификации использовали иглы Kelman со срезом под углом 45°, параметры факоэмульсификации зафиксированы в таблице 3. Разрез роговицы герметизировали 3–4 простыми узловыми швами (Dafilon 9/0®, B Braun, Melsungen, Germany). Восстановление сознания после общей анестезии проходило без осложнений.
Таблица 3. Параметры факоэмульсификации трёх собак, в дальнейшем поражённых УЗС
| Глаз | Время (мин) | Мощность (%) | Энергия (%-сег) | Раствор (мл) | |
| Случай 1 | OD | 3,27 | 28,7 | 93,80 | 229 |
| OS | 3,55 | 29,5 | 104,72 | 210 | |
| Случай 2 | OD | 4,01 | 26,7 | 106,80 | 194 |
| OS | 3,55 | 31,5 | 111,82 | 208 | |
| Случай 3 | OD* | 3,03 | 34,5 | 104,53 | 149 |
| 3,04 | 36,5 | 110,96 | 158 |
*— не был поражён УЗС
Немедленное и краткосрочное послеоперационное ведение
Немедленное послеоперационное ведение включало бупренорфин (15 мкг/кг внутривенно; Buprex®, Indivior Europ Limited, Dublin, Ireland), местно 0,1% непафенак каждые 4 часа (Nevanac 1 mg/ml®, Alcon Healthcare, Barcelona, Spain), ципрофлоксацин каждые 4 часа (Oftacilox®, Alcon Healthcare, Barcelona, Spain), гель карбомера каждые 4 часа (Viscotears®, Bausch & Lomb, Laval, CA), тонометрия проводилась каждые 2 часа в течение первых 24 часов. При подъёме ВГД использовали «Протокол контроля послеоперационных скачков внутриглазного давления у собак», который включает местные ингибиторы карбоангидразы, бета-адреноблокаторы, синтетические простагландины и декомпрессию передней камеры (ДПК) в зависимости от значений ВГД (таблица 4). Пять из шести глаз продемонстрировали послеоперационную гипертензию (ПОГ) средней и тяжёлой степени (40–75 мм рт. ст.), требующую комбинации местных противоглаукомных препаратов и ДПК. Количество процедур ДПК, понадобившихся, чтобы вернуть ВГД к нормальному уровню (≤ 20 мм рт. ст.), были следующими: случай 1 — 3 ДПК OU, случай 2 — 2 ДПК OU и случай 3 — 1 ДПК левого глаза OS. Местное послеоперационное лечение при выписке включало 0,1% непафенак каждые 4 часа, ципрофлоксацин каждые 4 часа, гель карбомера каждые 4 часа и тропикамид каждые 12 часов, а внутрь робенакоксиб каждые 24 часа (1 мг/кг, Onsior®, Elanco, IN). Кроме того, в случаях 1 и 2 была добавлена комбинация дорзоламида и тимолола (Cosopt®, Santen Oy, Tampere, Finland) каждые 6 часов в оба глаза.
Таблица 4. Протокол контроля постоперационных скачков ВГД у собак Учебного ветеринарного госпиталя Автономного университета Барселоны
| <20 мм рт. ст. | Продолжать начатое лечение |
| 20–30 мм рт. ст. | НЕКАРДИОЛОГИЧЕСКИЙ пациент: использовать 1 каплю дорзоламид+тимомол |
| КАРДИОЛОГИЧЕСКИЙ пациент: использовать 1 каплю дорзоламида | |
| Повторно измерить ВГД через 1 час | |
| 30–40 мм рт. ст. | Использовать 1 каплю латанопроста |
| Повторно измерить ВГД через 1 час | |
| >40 мм рт. ст. | ДПК в области разреза роговицы [15] |
| Повторно измерить ВГД через 1 час |
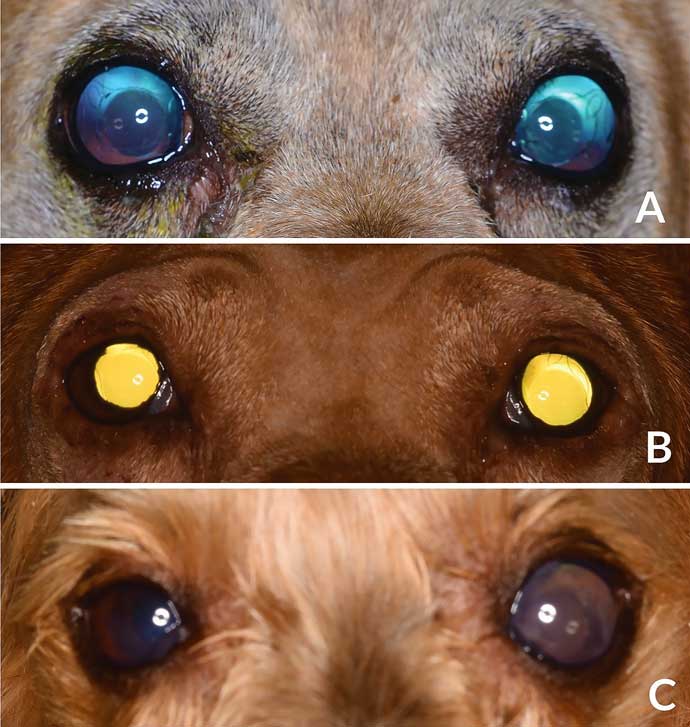
На первом приёме через 1 неделю после операции казалось, что состояние собак на фоне терапии хорошее; хотя в случаях 2 и 3 имелись признаки одностороннего дискомфорта правого и левого глаза соответственно. При осмотре реакция на угрозу присутствовала OU у собак 2 и 3, в то время как у собаки 1 была снижена. У пяти из шести глаз наблюдался нормальный рефлекс на ослепляющий свет, но отсутствовал ЗР, зрачки были расширены. Мидриаз классифицировали как тяжёлый в трёх глазах (случай 1 OU и случай 3 OS) и умеренный — в двух (случай 2 ОU) (илл. 1). Значения ВГД были следующими: случай 1 — 55 мм рт. ст. правый глаз OD; 42 мм рт. ст. OS, случай 2 — 72 мм рт. ст. ОD; 12 мм рт. ст. OS и случай 3 — 5 мм рт. ст. OD; 57 мм рт. ст. OS. При биомикроскопии была выявлена гиперемия бульбарной конъюнктивы разной степени и диффузный отёк роговицы; присутствовала небольшая опалесценция внутриглазной жидкости, интраокулярная линза (ИОЛ) была расположена центрально, глазное дно не имело патологий. Для глаз с гипертензией (n = 4) местно использовали латанопрост (Xalatan®, Pfizer, New York, NY) и повторно измеряли ВГД через 30 минут. ВГД снизилось до нормальных значений; таким образом, латанопрост был добавлен к предыдущему лечению, и тропикамид был отменён. При следующих осмотрах, несмотря на применение латанопроста, мидриаз всё ещё присутствовал у собак 1 и 2 OU и у собаки 3 ОS. На основании наличия трёх классических признаков (мидриаз, атрофия радужной оболочки и глаукома) УЗС был диагностирован у трёх собак, первоначально классифицированный как тяжёлый в случае 1 OU и случае 3 OS и умеренный в случае 2 OU.
Отдалённое послеоперационное лечение и исход
Через 2 недели после операции случай 1 был повторно обследован из-за внезапной потери зрения. Реакция на угрозу и ослепляющий свет отсутствовала, зрачки оставались расширенными. ВГД составляло 70 мм рт. ст. OD и 56 мм рт. ст. ОS. Динамическая гониоскопия (17 мм Koeppe goniolens®, Ocular Instruments Inc., Washington, DC) подтвердила закрытие ИКУ тотальными периферическими передними синехиями. Варианты лечения обсуждались с владельцами, и была выполнена внутриглазная хирургия для разрушения синехий. Операция прошла без осложнений, но, несмотря на внутрикамерное введение ацетилхолина в оба глаза (Acetilcolina 10 mg/ml cusi®, Alcon Healthcare, Barcelona, Spain), никакого изменения размера зрачка не произошло. При послеоперационном и последующих осмотрах зрачки оставались расширенными, а скачки ВГД обоих глаз потребовали дальнейшего лечения маннитолом в/в (Mannitol Mein® 20%, Fresenius SE&Co, Bad Homburg v. d.H., Germany) и местно комбинацией бринзоламида и бримонидина (Simbrinza®, Alcon Healthcare, Barcelona, Spain). На момент написания этой статьи реакция на угрозу присутствовала только в левом глазу, оба зрачка были сильно расширены и не реагировали на свет. ВГД в этот момент составляло 7 мм рт. ст., а собака получала местно бринзоламид/бримонидин каждые 6 часов и латанопрост каждые 12 часов, а также системно цитиколин (15 мг/кг перорально; Neuro-CPD®, Vetilea SL, Barcelona, Spain). Аналогично случай 2 был обследован через 3 недели после операции из-за сильного дискомфорта в правом глазу. Реакции угрозы, реакции на ослепляющий свет и ЗР не наблюдалось. ВГД OD составило 65 мм рт. ст. Из-за неполного ответа на системное лечение маннитолом (2 г/кг в/в) и местное лечение латанопростом, бринзоламидом и бримонидином периодические скачки ВГД привели к потере зрения OD, без признаков болезненности глаза. При последнем осмотре перед написанием этой статьи реакции на угрозу и ослепляющий свет присутствовали на OS и отсутствовали на OD, хотя зрачки оставались умеренно расширенными и ареактивными. ВГД составляло 16 мм рт. ст. OD и 6 мм рт. ст. OS, и собака получала местно комбинацию бринзоламида и бримонидина OU каждые 6 часов (Simbrinza®, Alcon Healthcare, Barcelona, Spain) и системно цитиколин.
При последнем осмотре случай 3 продемонстрировал реакцию угрозы и на ослепляющий свет OU, имел умеренно расширенный ареактивный зрачок OS, ВГД 7 мм рт. ст. OD и 22 мм рт. ст. OS. Собака получала местно противоглаукомные препараты OS (дорзоламид каждые 8 часов и латанопрост каждые 24 часа) и системно цитиколин. На основании этого и частичного восстановления зрачка левого глаза случая 3 степень тяжести переоценили и сочли тяжёлой в двух глазах (случай 1) и умеренной в трёх глазах (случай 2 и случай 3).
Обсуждение
Факоэмульсификация считается золотым стандартом лечения катаракты и рутинно проводится ветеринарными офтальмологами [26]. В руках опытных хирургов результаты операций соответствуют тем, что описаны в офтальмологии человека, с низкой частотой осложнений (17,3%) [20]. Послеоперационные осложнения со временем значительно сократились из-за таких факторов, как улучшение процесса отбора пациентов, манипуляции с тканями, использование недеполяризующих нервно-мышечных блокаторов, адекватный предоперационный мидриаз, сокращённое время хирургического вмешательства, тип ИОЛ и использование офтальмологических вискоэластиков. Ранние послеоперационные осложнения, описанные у собак, включают расхождение швов роговицы и инфекцию, изъязвление роговицы, эндотелиальную декомпенсацию и отёк роговицы, внутриглазное кровоизлияние, передний увеит, фибрин, синдром токсической передней камеры и ПОГ [26]. Точно так же наиболее частыми отдалёнными послеоперационными осложнениями являются липидоз роговицы, дегенерации и изъязвления, эндофтальмит, помутнение задней и передней капсулы, децентрация или вывих ИОЛ, глаукома, отслойка сетчатки и периферические глазные невропатии [26]. В отличие от широкого описания в медицинской литературе [13], есть только два описания атонии зрачка как послеоперационного осложнения факоэмульсификации у собак [4; 26]. Тем не менее, ни одно из вышеперечисленных сообщений не было связано с высоким ВГД. УЗС — хотя и редкое, но хорошо известное с 1963 года послеоперационное осложнение у человека [46]. За последние десятилетия синдром, первоначально описанный как фиксированный расширенный зрачок с атрофией радужной оболочки и увеличенным ВГД, стал вмещать и другие клинические проявления, но фиксированные расширенные зрачки остаются основным клиническим признаком [39]. В настоящее время УЗС имеет два известных проявления различной степени тяжести. Более лёгкая форма характеризуется фиксированным мидриазом, являющимся единственным признаком. Ширина зрачка может постепенно уменьшаться в течение месяца или около того, пока он не вернётся к своему обычному размеру. Как правило, процесс выздоровления происходит медленно и спонтанно, оставляя после себя диффузную атрофию передних слоёв радужной оболочки [39; 16]. Эта форма может легко пройти незамеченной из-за лёгких клинических проявлений и обязательного применения местных мидриатиков в послеоперационный период. А более тяжёлую форму УЗС можно увидеть у менее удачливых пациентов, что выражается выраженным фиксированным мидриазом с атрофией радужной оболочки и повышением внутриглазного давления. В большинстве случаев мидриаз необратим и даже гипертрофирован, приводя к эктропиону пигментированного эпителия на зрачковом крае и вторичной дискории. Неизменно отмечается и выраженная тенденция к образованию синехий. Клиническая картина очень напоминает то, что происходит после тяжёлого приступа повышения ВГД [24]. Несмотря на то что пять поражённых глаз в этой серии случаев продемонстрировали клинические проявления атрофии радужной оболочки и глаукомы, у трёх из них изначально классифицировался тяжёлой степени УЗС на основании их фиксированного тяжёлого мидриаза, а у двух — как умеренный. В послеоперационном периоде один глаз показал частичную активность зрачка и более умеренный мидриаз, поэтому его переклассифицировали как умеренную степень.
Хотя УЗС не имеет возрастной или половой предрасположенности или связи с системными сопутствующими заболеваниями у человека [24], три собаки, описанные в данной статье, были больны сахарным диабетом. Роль сахарного диабета в развитии УЗС неясна; однако, учитывая, что васкулит является относительно частым осложнением у больных диабетом [34], он мог способствовать развитию УЗС. Без сомнения, связь между сахарным диабетом и УЗС требует дальнейшего изучения.
В медицинской литературе сообщается, что клинические признаки УЗС появляются между 1-м и 21-м днём после хирургии [43; 34]. Точное время появления клинических признаков в настоящем исследовании неизвестно, так как первый осмотр проводился через 7 дней после операции во всех случаях. Несмотря на то что клинические признаки были выявлены при первом послеоперационном приёме, они могли возникнуть и раньше, но остаться не замеченными владельцем.
Хотя точный механизм развития УЗС до сих пор неизвестен, исторически рассматривались два основных варианта этиологии. Первый, наблюдаемый после внутриглазных или непроникающих операций, по-видимому, связан со скачками ВГД и нарушением кровоснабжения сфинктера радужной оболочки, что приводит к атрофии радужной оболочки с последующим стойким расширением зрачка [45]. Подъём ВГД, если он короткий, может вызвать более лёгкую форму (с мидриазом как единственным клиническим признаком), но если повышенное ВГД сохраняется в течение какого-то времени, это может вызвать более тяжёлую форму синдрома (мидриаз, атрофия радужки и глаукома). Второй вариант этиологии, наблюдаемый после 360-градусных лазерных процедур, вероятно, связан с нарушением парасимпатической иннервации сфинктера радужной оболочки из-за прямого лазерного повреждения коротких цилиарных нервов, идущих радиально от заднего полюса глаза к сфинктеру [47]. Эта форма не включает атрофию радужной оболочки или вторичную глаукому, и поэтому мы посчитали, что стоит избегать группирования всех случаев с фиксированными расширенными зрачками в один синдром, так как у них нет ни общих признаков, ни общей этиологии. Таким образом, мы предлагаем определить другой синдром, включающий случаи, где фиксированный и расширенный зрачок был следствием не ишемии радужной оболочки, вызванной скачком ВГД, а прямого поражения парасимпатического пути сфинктера радужной оболочки. Пять глаз, о которых сообщается в данном исследовании, продемонстрировали умеренную или тяжёлую ПОГ, которая могла спровоцировать синдром. Глаз с более лёгкими клиническими признаками УЗС имел наиболее низкое ВГД при эпизоде ПОГ и потребовал только одной ДПК для восстановления нормального давления.
Различные механизмы могут провоцировать скачки ВГД во время хирургии или в ранний послеоперационный период. Во время операции ВГД может непреднамеренно повышаться в результате использования вискоэластиков. Исследования, сравнивающие влияние различных вискоэластиков на послеоперационное давление у людей, перенёсших операцию по удалению катаракты, многочисленны, а их выводы различны [14]. Хотя значительной дисфункции зрачка не отмечалось после широкого использования вискоэластиков при катарактальной хирургии, повышение ВГД, связанное с использованием вискоэластиков во время внутриглазной хирургии, было постулировано как причина УЗС [42; 6]. Помимо механической компрессии сосудов вискоэластики могут вызвать токсический эффект, приводящий к ишемии и, следовательно, фиксированному расширенному зрачку. Ещё один критический момент для интраоперационного увеличения ВГД при факоэмульсификации — гидродинамика. Исследования показали, что различные оперативные доступы, приток ирригационной жидкости, истечение жидкости через боковое отверстие и основной разрез роговицы влияют на ВГД [49; 19]. На самом деле считается, что некоторая утечка жидкости через разрез во время процедуры действует как гидродинамический буфер, тем самым снижая интраоперационное ВГД. Для пяти глаз, описанных в данной статье, был выполнен разрез роговицы шириной 2,8 мм, соответствующий ширине, требуемой для иглы факоэмульсификатора и инфузионного рукава. Все глаза были прооперированы в технике «разделяй и властвуй» мономануально без существенной разницы во времени факоэмульсификации, мощности и объёме использованной жидкости по сравнению с другими катарактами той же степени зрелости в той же клинике.
Ранние послеоперационные скачки ВГД связывают с различными факторами, такими как окклюзия угла передней камеры вискоэластиком, существовавшее ранее нарушение оттока, хирургическая травма, гифема, воспаление и мастерство хирурга [26]. В настоящем исследовании, несмотря на то что когезивный вискоэластик был удалён из передней камеры и капсульного мешка, скачки ВГД от средней до тяжёлой степени возникли во всех глазах в течение первых 24 часов после операции. Удивительно, что эти скачки были выше в глазах с наиболее выраженным УЗС и потребовали повторных ДПК, чтобы вернуть ВГД к нормальным значениям. Послеоперационные скачки ВГД ранее связывали с нарушением регуляции глазного кровотока и ишемией тканей [44]. Повышенное ВГД или нормальное ВГД в сочетании с низким системным давлением снижает перфузионное давление в тканях глаза, что вызывает ишемию [9]. К сожалению, информации об артериальном давлении в ближайшем послеоперационном периоде в данном исследовании нет; таким образом, эта гипотеза не могла быть подтверждена.
Пять операций были выполнены без осложнений опытными хирургами-офтальмологами, а при гониоскопии не было обнаружено помех для оттока ни у одного глаза. В нескольких исследованиях сравниваются исходы хирургии катаракты и их связь с ПОГ. Исследование ультразвуковой биомикроскопии для определения ИКУ и морфологии глаза до и после факоэмульсификации у собак привело к выводу, что с большим ИКУ и большей дистанцией открытия угла до операции были связаны повышенные риски развития ПОГ [36]. Ещё одно недавнее исследование показало, что глаза с аномальной гониоскопией имеют повышенный риск послеоперационной глаукомы по сравнению с глазами с нормальной гониоскопией [37]. Поэтому гониоскопия рекомендуется как часть предоперационного обследования всех собак перед факоэмульсификацией.
Хотя сообщается, что синдром токсического переднего сегмента является фактором риска для развития УЗС у человека [30], степень послеоперационного внутриглазного воспаления в данном исследовании считалась нормальной, с опалесценцией внутриглазной жидкости от лёгкой до умеренной степени, которая уменьшалась на фоне медикаментозного лечения в послеоперационном периоде.
Хотя использование мидриатиков, в частности, атропина, классически постулируется как причина УЗС, ни одна из собак этого исследования не получала местно атропин или внутрикамерно фенилэфрин. Предоперационно для достижения мидриаза использовали местно тропикамид и фенилэфрин (1%).
В настоящее время не существует радикального лечения этого состояния. Было исследовано применение местных парасимпатических (пилокарпин) и симпатолитических (дапипразол и гуанетидин) препаратов. Хотя большинство исследований местного применения пилокарпина и гуанетидина показало отсутствие изменения состояния зрачков [5; 6; 10; 18], совместное использование этих препаратов частично устраняет симпатический спазм и вызывает миоз [22]. Дапипразол успешно применялся для восстановления размера зрачка у пациента с УЗС после кератопластики [38]. Помимо этого в гуманной офтальмологии применялись несколько реконструктивных хирургических подходов при симптоматическом перманентном мидриазе. Они включают кератопигментацию [35; 1], установку интраокулярной линзы с чёрной диафрагмой [41] и пластику зрачка [31].
На момент написания настоящей статьи три глаза оставались зрячими на фоне противоглаукомной терапии. Ни один из них не ответил миозом на местное применение пилокарпина или латанопроста в период исследования, мидриаз сохранялся. Явных признаков светобоязни не наблюдалось. Подводя итог, это первое опубликованное описание УЗС у собак после факоэмульсификации. Точная этиология данного состояния не определена, но мы считаем, что использование вискоэластиков или местное применение тропикамида/фенилэфрина не было напрямую связано с развитием УЗС. И наоборот, следует рассматривать ПОГ триггерным условием для этого синдрома, так как она непосредственно влияет на ауторегуляцию кровотока и внутреннюю целостность увеальной ткани. Пока не доказано обратное, сахарный диабет можно рассматривать как фактор риска развития этого синдрома после операции по удалению катаракты у собак.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Вклад авторов
Марта Лейва, Франсиско Кантеро и Лаура Газтелу установили диагноз, предоставили ключевую информацию и анализировали данные. Франсиско Кантеро и Марта Лейва разработали рукопись, написали первоначальный вариант и отредактировали его. Все авторы непосредственно контактировали с пациентами, просмотрели, отредактировали рукопись и дали своё окончательное одобрение опубликованной версии.
Литература
- Alio, J.L., Rodriguez, A.E., Toffaha, B.T. and Aswad, A.E. 2012. Femtosecond-assisted keratopigmentation double tunnel technique in the management of a case of Urrets-Zavalia syndrome. Cornea 31, 1071–1074.
- Anwar, D.S., Chu, C.Y., Prasher, P., Bowman, R.W. and Mootha, VV 2012. Features of Urrets-Zavalia syndrome after descemet stripping automated endothelial keratoplasty. Cornea 31, 1330–1334.
- Aralikatti, A.K., Tomlins, P.J. and Shah, S. 2008. Urrets-Zavalia syndrome following intracameral C3F8 injection for acute corneal hydrops. Clin. Exp. Ophthalmol. 36, 198–199.
- Bilotta, T. and Busse, C. 2021. Urrets-Zavalia syndrome in a dog following cataract surgery. ECVO 2021 Annual conference meeting.
- Bonnet, M., Lemarchands, H. and Martin, J. 1969. Prevention and treatment of the «irreducible mydriasis-progressive atrophy of the iris» syndrome following perforating keratoplasty for keratoconus. Ann. Ocul. 202, 1139–1146.
- Bourcier, T., Laplace, O., Touzeau, O., Moldovan, S.M., Borderie, V. and LarochE, L. 2001. Urrets-Zavalia syndrome. J. Fr. Ophtalmol. 24, 303–308.
- Bozkurt, K.T., Acar, B.T. and Acar, S. 2012. Fixed dilated pupil as a common complication of deep anterior lamellar keratoplasty complicated with descemet membrane perforation. Eur. J. Ophthalmol. 23, 164–170.
- Chelnis, J.G., Sieminski, S.F. and Reynolds, J.D. 2012. Urrets-Zavalia syndrome following goniotomy in a child. JAAPOS 16, 312–313.
- Costa, VP., Harris, A., Anderson, D., Stodtmeister, R., Cremasco, F., Kergoat, H., Lovasik, J., Stalmans, I., Zeitz, O., Lanzl, I., Gugleta, K. and Schmetterer, L. 2014. Ocular perfusion pressure in glaucoma. Acta Ophthalmol. 92, 252–266.
- Espana, E.M., Ioannidis, A., Tello, C., Liebmann, J.M., Foster, P. and Ritch, R. 2007. Urrets-Zavalia syndrome as a complication of argon laser peripheral iridoplasty. Br. J. Ophthalmol. 91, 427–429.
- Foroutan, A., Tabatabaei, S.A., Soleimani, M. and Nekoozadeh, S. 2016. Urrets-Zavalia syndrome in different methods of keratoplasty. Int. J. Ophthalmol. 9, 1358–1360.
- Fournie, P., Ponchel, C., Malecaze, F. and Arne, J.L. 2009. Fixed dilated pupil (Urrets-Zavalia syndrome) and anterior subcapsular cataract formation after descemet stripping endothelial keratoplasty. Cornea 28, 1184–1186.
- Galiani, D.L. and Aminlari, A. 2002. Atonic pupil following cataract extraction: incidence over a ten- year period. ARVO Ann. Meet. Abs. 43, 386–386.
- Henry, J.C. and Olander, K. 1996. Comparison of the effect of four viscoelastic agents on early postoperative intraocular pressure. J. Cataract Refract. Surg. 22, 960–966.
- Hildebrand, G.D., Wickremasinghe, S.S., Tranos, P.G., Harris, M.L. and Little, B.C. 2003. Efficacy of anterior chamber decompression in controlling early intraocular pressure spikes after uneventful phacoemulsification. J. Cataract Refract. Surg. 29(6), 1087–1092.
- Isac, M.M.S., Ting, D.S.J. and Patel, T. 2019. Spontaneous pupillary recovery of Urrets-Zavalia syndrome following descemet’s membrane endothelial keratoplasty. Med. Hypothesis Discov. Innov. Ophthalmol. 8, 7–10.
- Jain, R., Assi, A. and Murdoch, I.E. 2000. Urrets-Zavalia syndrome following trabeculectomy. Br. J. Ophthalmol. 84, 338–339.
- Kaeser, P.F. and Kawasaki, A. 2010. Disorders of pupillary structure and function. Neurol. Clin. 28, 657–677.
- Kang, S., Park, S., Noh, H. and Seo, K. 2015. Fluid dynamics and intraocular pressure using venturi phacoemulsification machine in dogs ex vivo. Vet. Ophthalmol. 18, 309–316.
- Klein, H.E., Krohne, S.G., Moore, G.E. and Stiles, J. 2011. Postoperative complications and visual outcomes of phacoemulsification in 103 dogs (179 eyes): 2006–2008. Vet. Ophthalmol. 14, 114–120.
- Kurtz, S. and Fradkin, M. 2021. Urrets-Zavalia syndrome following cataract surgery. Case Rep. Ophthalmol. 12, 659–663.
- Lagoutte, F., Thienpont, P. and Comte, P. 1983. Proposed treatment of the Urrets-Zavalia syndrome. A propose of one reversible case. J. Fr. Ophtalmol. 6, 291–294.
- Lifshitz, T. and Yassur, Y. 1988. Accommodative weakness and mydriasis following laser treatment at the peripheral retina. Ophthalmologica 197, 65–68.
- Magalhaes, O.A., Kronbauer, C.L., Muller, E.G. and Sanvicente, C.T. 2016. Update and review of Urrets-Zavalia syndrome. Arq. Bras. Oftalmol. 79, 202–204.
- Maurino, V., Allan, B.D.S., StevenS, J.D. and Tuft, S.J. 2002. Fixed dilated pupil (Urrets-Zavalia syndrome) after air/gas injection after deep lamellar keratoplasty for keratoconus. Am. J. Ophthalmol. 133, 266–268.
- Michau, T.M. 2021. Surgery of the lens. In Veterinary Ophthalmology, 6th ed. Eds., Gelatt, K.N., Ben- Shlomo, G., Gilger, B.C., Hendrix, D.V.H., Kern, T.J. and Plummer, C. E. Hoboken, NJ: Willey and Sons, pp: 1479–1546.
- Minasian, M. and Ayliffe, W. 2002. Fixed dilated pupil following deep lamellar keratoplasty (Urrets-Zavalia syndrome). Br. J. Ophthalmol. 86, 114–123.
- Monson, M.C., Mamalis, N. and Olson, R.J. 1992. Toxic anterior segment inflammation following cataract surgery. J. Cataract Refract. Surg. 18, 184–189.
- Narang, P., Agarwal, A. and Kumar, D.A. 2017. Single-pass four-throw pupilloplasty for Urrets-Zavalia syndrome. Eur. J. Ophthalmol. 28, 552–558.
- Nizamani, N.B., Bhutto, I.A. and Talpur, K.I. 2013. Cluster of Urrets-Zavalia syndrome: a sequel of toxic anterior segment syndrome. Br. J. Ophthalmol. 97, 953.
- Ogawa, G.S. 1998. The iris cerclage suture for permanent mydriasis: a running suture technique. Ophthalmic Surg. Lasers Imaging Retina 29, 1001–1009.
- Park, S.H., Kim, S.Y., Kim, H.I. and Yang, S.W. 2008. Urrets-Zavalia syndrome following iris-claw phakic intraocular lens implantation. J. Refract. Surg. 24, 959–961.
- Perez-Cambrodi, R.J., Pinero-Llorens, D.P., Ruiz-Fortes, J.P., Blanes-Mompo, F.J. and Cervino-Exposito, A. 2013. Fixed mydriatic pupil associated with an intraocular pressure rise as a complication of the implant of a phakic refractive lens (PRL). Semin. Ophthalmol. 29, 205–209.
- Rask-Madsen, C. and King, G.L. 2013. Vascular complications of diabetes: mechanisms of injury and protective factors. Cell Metabolism 17, 20–33.
- Reed, J.W. 1994. Corneal tattooing to reduce glare in cases of traumatic iris loss. Cornea 13, 401–405.
- Rose, M.D., Mattoon, J.S., Gemensky-Metzler, A.J., Wilkie, D.A. and Rajala-Schultz, P.J. 2008. Ultrasound biomicroscopy of the iridocorneal angle of the eye before and after phacoemulsification and intraocular lens implantation in dogs. Am. J. Vet. Res. 69, 279–288.
- Sanders, M.T., Morton, J.M., Kaese, H.J., Ford, M. and Stanley, R.G. 2021. Association between preoperative gonioscopic status and postoperative glaucoma after phacoemulsification in dogs: a retrospective cohort study of 505 eyes. Vet. Ophthalmol. 24, 39–49.
- Spadea, L., Viola, M. and Viola, G. 2008. Regression of Urrets-Zavalia syndrome after deep lamellar keratoplasty for keratoconus: s case study. Open J. Ophthalmol. 2, 130–131.
- Spierer, O. and Lazar, M. 2014. Urrets-Zavalia syndrome (fixed and dilated pupil following penetrating keratoplasty for keratoconus) and its variants. Surv. Ophthalmol. 59, 304–310.
- Srinivasan, M. and Patnaik, L. 2004. Fixed dilated pupil (Urrets-Zavalia syndrome) in corneal dystrophies. Cornea 23, 81–83.
- Sundmacher, R., Reinhard, T. and Althaus, C. 1994. Black-diaphragm intraocular lens for correction of aniridia. Ophthalmic Surg. 25, 180–185.
- Tan, A.K. and Humphry, R.C. 1993. The fixed dilated pupil after cataract surgery. Is it related to intraocular use of hypromellose? Br. J. Ophthalmol. 77, 639–641.
- Totuk, O.M.G., Bouveret, B. and Orucoglu, F. 2018. Urrets-Zavalia syndrome after foreign-body removal from the anterior chamber. J. Cataract Refract. Surg. 44, 1046.
- Tranos, P., Nasr, M.B., Asteriades, S., Vakalis, A. and Georgalas, I. 2013. Bilateral diffuse iris atrophy after the use of oral clarithromycin. Cutan. Ocul. Toxicol. 33, 79–81.
- Tuft, S.J. and BuckleY, R.J. 1995. Iris ischemia following penetrating keratoplasty for keratoconus (Urrets-Zavalia syndrome). Cornea 14, 618–622.
- Urrets-Zavalia, A. 1963. Fixed, dilated pupil, iris atrophy and secondary glaucoma. A distinct clinical entity following penetrating keratoplasty in keratoconus. Am. J. Ophthalmol. 56, 257–265.
- Vieira, G.M., Vieira, F.J. and Ritch, R. 2017. Urrets-Zavalia syndrome after diode laser transscleral cyclophotocoagulation. J. Glaucoma 26, 678–682.
- Walton, D.S. 2013. Urrets-Zavalia syndrome following goniotomy in a child. J AAPOS 17, 114–115.
- Wilbrandt, H.R. and Wilbrandt, T.H. 1993. Evaluation of intraocular pressure fluctuations with differing phacoemulsification approaches. J. Cataract Refract. Surg. 19, 223–231.
- Yuzbasioglu, E., Helvacioglu, F. and Sencan, S. 2006. Fixed, dilated pupil after phakic intraocular lens implantation. J. Cataract Refract. Surg. 32, 174–176.
Источник: Open Veterinary Journal, (2022), Vol. 12(1): 138–147. Open Veterinary Journal is licensed under a Creative Commons Attribution 4.0 International License.
СВМ № 4/2022
Вам также могут быть интересны статьи:
Современные методы терапии глаза: лечение глаукомы