Приобретённые дефекты средней линии нёба (ДСЛН) у животных включают в себя поражение тканей твёрдого и/или мягкого нёба и являются результатом травмы, обычно падения с высоты или наезда автомобиля. Дополнительные опасные для жизни травмы и расходы на лечение могут отсрочить хирургическую помощь. Настоящее ретроспективное исследование описывает признаки, причины и степени ДСЛН, а также опыт их лечения у 25 кошек. Кроме того, для 19 (76%) кошек приведены исходы лечения. Все дефекты были устранены в течение 5 дней с момента травмы. 20 (80%) кошек были в возрасте 4 лет или младше. Наиболее распространённой ростральной протяжённостью ДСЛН был уровень третьего премолярного зуба (n = 8; 32%), резцов (n = 7; 28%) и четвёртого премоляра (n = 5; 20%). Рваная рана мягкого нёба присутствовала во всех случаях. Хирургическое пособие было успешным во всех случаях при последующем наблюдении. Наиболее распространёнными методами, используемыми для закрытия дефекта твёрдого нёба, были двусторонние лоскуты на ножке с боковыми разрезами (n = 8; 32%), прямое наложение слизистой оболочки полости рта (n = 7; 28%), двусторонние лоскуты на ножке с боковыми разрезами и межквадрантное шинирование (n = 5; 20%) и односторонний лоскут на ножке с одним боковым освобождающим разрезом (n = 4; 16%). При разрыве мягкого нёба было возможно закрытие без натяжения путём прямого соединения краёв. При последующем наблюдении ороназальных свищей выявлено не было. Единственным осложнением был неправильный прикус. Межквадрантное шинирование чаще всего применялось при распространении PDE на ростральную часть твёрдого нёба (р < 0,05). У кошек, у которых после операции сохранялся неправильный прикус, значительно чаще развивалось поражение височно-нижнечелюстного сустава. Им выполнялась компьютерная томография или устанавливалась питательная трубка перед выпиской. Результаты этого ретроспективного исследования показывают, что раннее лечение (в течение 5 дней) приобретённых дефектов средней линии твёрдого и мягкого нёба является весьма успешным.
Ключевые слова: приобретённые дефекты твёрдого и мягкого нёба, кошки, лечение травм мягкого нёба, лицевая травма, челюстно-лицевая травма, высотный синдром.
Вступление
Приобретённые дефекты средней линии нёба (ДСЛН) являются результатом травмы и часто диагностируются после падения с высоты или дорожно-транспортных происшествий [1; 3]. Твёрдое нёбо образовано парными резцовой, верхнечелюстной и нёбной костями, которые срастаются вместе межчелюстным швом. Разделение срединного нёбного шва или перелом костей твёрдого нёба часто происходят при множественных и двусторонних переломах средней части лица (резцовая кость, верхняя челюсть и нёбная кость, глазница, скуловая дуга и носоглотка) [2; 4]. Также при этих состояниях распространены стоматологические, глазные и неврологические травмы.
В двух недавних исследованиях описано распределение переломов у кошек с травмой головы, причём примерно у 45% кошек было обнаружено повреждение срединного нёбного шва или костей твёрдого нёба [2; 3]. В них нет описания множественных переломов, потери костной массы или наличия дефекта мягких тканей; следовательно, ороназальное сообщение присутствовало. В исследовании, посвящённом кошкам с высотным синдромом в анамнезе, сообщалось, что у 20,5% кошек были переломы костей твёрдого нёба с разрывом тканей мягкого нёба или без него, причём этот процент увеличился до 78,6% в группе, обследованной ветеринарным стоматологом, по сравнению с группой, осмотренной клиницистами скорой и интенсивной терапии (8,7%) [1].
ДСЛН могут сопровождаться кровотечением из носовой и ротовой полостей с затруднением дыхания или без него, болью, асимметрией лица и неправильным прикусом. Когда такие дефекты возникают в результате травмы, их оценка и устранение могут быть отложены в пользу первичного устранения других опасных для жизни травм [1; 5]. Потребность в хирургической реконструкции также может быть недооценена из-за ложного предположения, что ДСЛН заживают сами по себе. Небольшие дефекты нёба действительно могут заживать вторичным натяжением. Однако если дефекты нёбной слизисто-надкостничной оболочки с вовлечением подлежащей кости не заживают полностью, у пациентов может значительно снизиться качество жизни из-за развития ороназального свища, хронического ринита и возможной аспирационной пневмонии [5; 6].
Консервативное лечение ДСЛН исторически рекомендовалось при узких линейных дефектах [7]. Другие авторы рекомендовали хирургическое лечение, как только пациент станет клинически стабильным, независимо от размеров дефекта [1; 8]. Хирургическое лечение включает наложение медиальных краёв слизисто-надкостничной оболочки с боковыми разрезами или без них и поднятие слизисто-надкостничных лоскутов. Описано вправление и стабилизация костных фрагментов с помощью K-образной проволоки и натяжной ленты через верхнюю челюсть или с помощью армированной проволокой межквадрантной бис-акриловой композитной шины [1; 3]. Тем не менее, нет чётких рекомендаций относительно показаний к хирургическому лечению или сроков восстановления, предпочтительной хирургической техники или того, когда требуется дальнейшая стабилизация повреждённого нёба [1–3; 8].
Основной целью этого исследования было описать симптоматику, локализацию, степень, лечение, исход и осложнения приобретённых ДСЛН у кошек, принадлежащих клиентам. Вторая цель состояла в том, чтобы дать конкретные рекомендации по хирургическому лечению таких ДСЛН.
Материалы и методы
Были проанализированы истории болезни кошек, принадлежащих клиентам, с челюстно-лицевой травмой, поступивших в отделение стоматологии и челюстно-лицевой хирургии специализированной учебной больницы с 2000 по 2021 год. Кошки были включены в это исследование, если приобретённые ДСЛН, приводящие к ороназальному сообщению, были диагностированы с помощью осмотра полости рта и была предпринята попытка хирургического лечения. Пациенты были исключены, если ороназальное сообщение не располагалось по средней линии нёба, дефект затрагивал только резцовые кости (между резцами и нёбными трещинами) или у пациента был ороназальный свищ (края ДСЛН были эпителизированы). В исследовании также приведена полученная из медицинских записей информация о симптоматике, массе тела кошек, причине и степени травмы, результатах диагностической визуализации с помощью рентгенографии зубов и/или компьютерной томографии (КТ).
Степень ДСЛН классифицировалась по области поражения — от наиболее поражённой ростральной части твёрдого нёба до перехода твёрдого и мягкого нёба или до мягкого нёба (если размеры повреждения мягкого нёба превышали 2 мм). Крайней линией в ростральном направлении было принято считать линию зубов. Была предпринята попытка классифицировать дефекты по ширине (в мм), но такие данные были доступны только для нескольких кошек; поэтому эта информация не оценивалась. Повреждения анатомических функциональных областей были определены у пациентов с КТ в соответствии с классификацией, описанной в предыдущем исследовании [2].
Авторы оценивали время от травмы до хирургического лечения. Лечение было классифицировано как (а) прямое медиальное слизисто-надкостничное наложение, (б) медиальное слизисто-надкостничное наложение только с одним лоскутом на ножке (односторонний разрез на расстоянии 1–2 мм от десневой борозды верхних зубов), (в) медиальное слизисто-надкостничное наложение с двусторонними лоскутами на ножке (двусторонние разрезы на расстоянии 1–2 мм от десневой борозды верхних зубов) и (г) комбинации этих методов с добавлением межквадрантного шинирования для уменьшения и стабилизации расхождения срединного нёбного шва. Слизисто-надкостничная оболочка между дефектом и боковыми отделяющими разрезами приподнималась, если врач считал это необходимым; таким образом, было обеспечено закрытие без натяжения по средней линии нёба. Все методы включали щадящую обработку краёв мягких тканей перед закрытием и промывание полости носа для удаления сгустков крови и инородных тел до и после восстановления ДСЛН. Закрытие ДСЛН классифицировалось как однослойное (швы на всю толщину слизистой оболочки полости рта), двухслойное (глубокие швы в мышечном слое [мягкое нёбо] или соединительной ткани надкостницы [твёрдое нёбо] и поверхностный слой швов в слизистой оболочке полости рта) или трёхслойное — послойное закрытие (глубокие швы на слизистой оболочке носа, промежуточные швы на мышечном слое и поверхностные швы на слизистой оболочке полости рта). Также были отмечены схемы наложения швов и шовные материалы. Боковые освобождающие разрезы были оставлены для заживления вторичным натяжением.
При последующих осмотрах результат был определён как хороший, если не было никаких признаков ороназального сообщения после периода заживления при осмотре полости рта пациента, находящегося в сознании. Оценка проводилась под наркозом только в том случае, если пациенту требовалось дальнейшее лечение (например, удаление зуба, наложение шины и т. д.). Заживление определялось как непрерывность слизистой оболочки полости рта без признаков воспаления (покраснения). При наличии воспаления, связанного только с шовным материалом, при отсутствии дефекта средней линии исход отмечался как «заживление» на момент последующего осмотра. Боковые дефекты считались зажившими, когда ложе грануляционной ткани было полностью покрыто эпителием, без обнажённой кости. Для каждой кошки было зафиксировано только одно время заживления, соответствующее времени заживления ДСЛН и любых боковых разрезов, выполненных во время реконструкции. Информация о потенциальных послеоперационных осложнениях (ороназальный свищ и неправильный прикус) также была отражена в данном исследовании на основании медицинской документации.
Все анализы проводились с помощью Stata 17MP, StataCorp, College Station, Техас, с двусторонними проверками гипотез и p < 0,05 в качестве критерия статистической значимости. Описательный анализ включал вычисление медиан и диапазона. Категориальные переменные были представлены в виде количества частот и процентов. Ранговая корреляция Спирмена была проведена для выявления значимой связи между независимыми переменными со степенью ДСЛН и осложнениями, рассматриваемыми в качестве исходов. Кроме того, был проведён анализ, чтобы определить, коррелировало ли использование компьютерной томографии с какими-либо независимыми переменными. Изученными независимыми переменными были пол, порода, возраст, вес, причина травмы, время от травмы до восстановления в днях, наличие травмы мягких тканей головы, сопутствующее повреждение височно-нижнечелюстного сустава (ВНЧС), перелом нижней челюсти (исключая ВНЧС), разделение симфиза, повреждение орбиты или глаза (повреждения мягких тканей и/или переломы костей орбиты), наличие травмы головы (обсуждается далее в следующем параграфе), поражения других частей тела, за исключением головы, проведённое лечение, установка питательной трубки и диагностическая визуализация с помощью компьютерной томографии. Чтобы дополнительно изучить связь между степенью ДСЛН и лечением, переменная лечения была разделена на следующие две новые переменные: использование межквадрантного шинирования между верхнечелюстными клыками и тип закрытия мягких тканей (прямое наложение, односторонний лоскут на ножке или двусторонние лоскуты на ножке).
Для статистических целей травма головы была классифицирована как (1) отсутствие травмы (за исключением очевидного повреждения нёба), (2) перелом нижней челюсти (исключая ВНЧС), (3) травма глаза или орбиты, (4) одновременный перелом нижней челюсти и травма ВНЧС, (5) одновременное повреждение орбиты/глаз и ВНЧС, (6) одновременное повреждение орбиты/глаза и перелом нижней челюсти (исключая ВНЧС) и (7) одновременное повреждение орбиты/глаза, перелом нижней челюсти и повреждение ВНЧС. Для ВНЧС термин «травма» был выбран вместо «перелом», потому что в одном случае был отмечен подвывих ВНЧС. Травмы тела были сгруппированы следующим образом: (1) отсутствие травмы (исключая голову), (2) травма грудной клетки, (3) травма ортопедического профиля (конечности и позвоночник) и (4) сопутствующие ортопедические и грудные травмы. Для всех парных ассоциаций были представлены статистические данные доверительных интервалов и ро-коэффициент Спирмена.
Результаты
В исследование были включены 25 кошек. Средний возраст составил 21 месяц (диапазон от 3 до 58 месяцев). 20 кошек (80%) были в возрасте 4 лет или младше. Средняя масса тела составила 5 кг (диапазон 2,6–6,5 кг). 9 кошек (36%) были самками, из которых одна не была стерилизована, и 16 кошек (64%) были самцами, из которых не кастрированы были трое. Распределение по породам было следующим: 23 домашних короткошёрстных кошки, одна домашняя длинношёрстная кошка и одна турецкая ангорская кошка.
Причинами ДСЛН были падение с высоты (n = 17), нападение другого животного (n = 2) и наезд автомобиля (n = 2). У 4 кошек причина была неизвестна, хотя предполагалось, что у одной из них это было падение с высоты, а у другой — попадание под машину (на основании других сопутствующих травм). У всех кошек были другие сопутствующие травмы зубов, полости рта и челюстно-лицевой области. У 10 кошек (40%) была травма орбиты или глаза. У 13 кошек (52%) были травмы в других частях тела (за исключением головы) (таблица 1). Полное описание поражений выходит за рамки данного исследования; сопутствующие травмы при высотном синдроме и челюстно-лицевой травме были описаны в других местах [1–3].
Таблица 1. Причины приобретённых ДСЛН и локализация сопутствующих травм
| Падение с высоты | Нападение другого животного | ДТП | Неизвестно | Прочие травмы лица и головы | Прочие повреждения тела (за исключением головы) |
| 17/25 | 2/25 | 2/25 | 4/25 | 25/25 | 13/25 |
| 68% | 8% | 8% | 16% | 100% | 52% |
ДСЛН — дефект средней линии нёба.
Чаще всего ДСЛН простирался от уровня мезиальной поверхности третьих премолярных зубов верхней челюсти (n = 8; 32%) или резцов (n = 7; 28%) каудально в мягкое нёбо. У 5 кошек (20%) ДСЛН простирался от уровня мезиальной поверхности четвёртого премоляра верхней челюсти до мягкого нёба. Наиболее редкой локализацией дефекта была травма от уровня верхнечелюстного клыка (n = 1; 4%) или вторых премолярных зубов (n = 2; 8%) до мягкого нёба и от верхних четвёртых премолярных зубов до THSP (n = 1; 4%). У одной кошки не было точного описания локализации и протяжённости ДСЛН, но были поражены как твёрдое, так и мягкое нёбо (длиной 30 мм) (таблица 2).
Таблица 2. Протяжённость приобретённого ДСЛН и проведённое лечение
| Локализация | Частота (%) | Оперативная техника | Частота (%) |
| I-SP | 7/25 (28%) | BPF
BPF + IQS 104-204 UPF + IQS 104-204 |
2/7 (28,6%)
4/7 (57,1%) 1/7 (14,3%) |
| C-SP | 1/25 (4%) | Direct apposition + IQS 103-203* | 1/1 (100%) |
| PM2-SP | 2/25 (8%) | Direct apposition
UPF |
½ (50%)
½ (50%) |
| PM3-SP | 8/25 (32%) | BPF
Direct apposition UPF BPF + IQS 104-204 |
4/8 (50%)
2/8 (25%) 1/8 (12,5%) 1/8 (12,5%) |
| PM4-SP | 5/25 (20%) | Direct apposition
BPF UPF |
2/5 (40%)
2/5 (40%) 1/5 (20%) |
| PM4-THSP | 1/25 (4%) | UPF | 1/1 (100%) |
| HP-SP** | 1/25 (4%) | Direct apposition | 1/1 (100%) |
ДСЛН — дефект средней линии нёба; I — резцы; C — клыки; PM2 — вторые верхнечелюстные премоляры; PM3 — третьи верхнечелюстные премоляры;
PM4 — четвёртые верхнечелюстные премоляры; HP — твёрдое нёбо; SP — мягкое нёбо; THSP — переход с твёрдого на мягкое нёбо; BPF — двусторонние лоскуты на ножке; UPF — односторонний лоскут на ножке; IQS — межквадрантное шинирование.
* IQS 103–203 был применён для стабилизации перелома резцовых костей, но не срединного нёбного шва. Для статистических целей это дело было включено в группу прямой оппозиции.
** Данных о точной степени поражения в медицинских картах не было зафиксировано.
Всем кошкам сделали рентгенографию зубов, а 7 также провели компьютерную томографию головы. Разделение срединного нёбного шва было диагностировано у всех кошек, но идентификация других переломов костей твёрдого нёба была осуществлена только в тех случаях, где проводилась КТ. Результаты компьютерной томографии включали двусторонние переломы верхней челюсти и костей носоглотки и орбиты. Среднее количество поражённых функциональных единиц на одну кошку составило 11 (диапазон 9–14) (таблица 3). Разделение срединного нёбного шва распространялось рострально на дефект мягких тканей, и самая широкая область костной щели присутствовала на каудальной стороне твёрдого нёба у 6 кошек и на уровне нёбных трещин у одной кошки. Единственная кошка (из 7, у которых была проведена компьютерная томография) с множественными переломами костей твёрдого нёба получила травму от укуса.
Таблица 3. Функциональные зоны* переломов, определённые у 7 кошек с ДСЛН, прошедших КТ
| Функциональная зона | Двустороннее | Одностороннее | Общее (%) |
| Срединный нёбный шов | – | 7/7 | 100 |
| Носовая кость | 3/7 | 1/7 | 57,1 |
| Резцовая кость, верхняя челюсть, нёбная кость | 7/7 | – | 100 |
| Орбита | 7/7 | – | 100 |
| Носоглотка | 7/7 | – | 100 |
| Средняя скуловая дуга | 2/7 | 1/7 | 42,9 |
| Нижнечелюстная ямка | – | 4/7 | 57,1 |
| Черепная коробка | 1/7 | 1/7 | 28,6 |
| Симфиз нижней челюсти/парасимфизарный | – | 3/7 | 42,9 |
| Нижнечелюстная ветвь | – | 2/7 | 28,6 |
| Мыщелковый отросток (головка) |
1/7 | 4/7 | 71,4 |
| Мыщелковый отросток (шейка) |
– | 2/7 | 28,6 |
*Анатомические функциональные зоны по Tundo et al. (2019).
Лечение проводилось в течение 5 дней после травматического эпизода. У 25 кошек лечению ДСЛН предшествовала общая стабилизация состояния. 22 кошки получали периоперационную антибактериальную терапию (ампициллин, амоксициллин/клавулановая кислота, клиндамицин, клиндамицин с амоксициллином/клавулановой кислотой, цефподоксим или цефотаксим и клиндамицин с цефазолином). 6 кошкам была установлена эзофагостомическая питательная трубка из-за степени челюстно-лицевой травмы, но не обязательно из-за наличия ДСЛН.
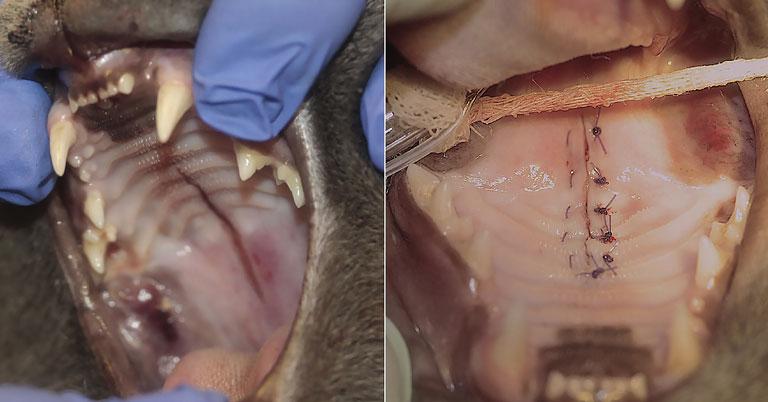
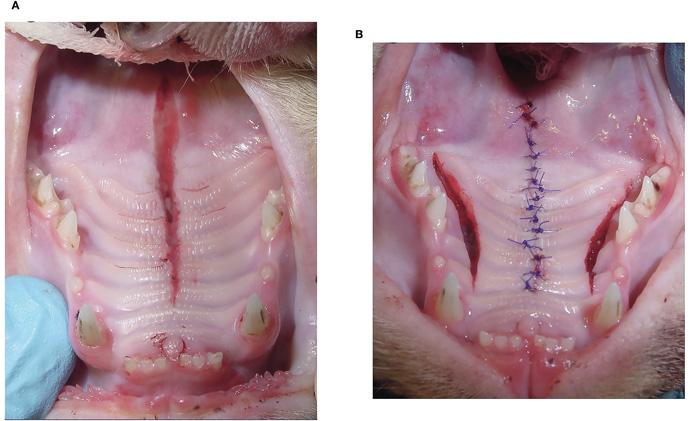
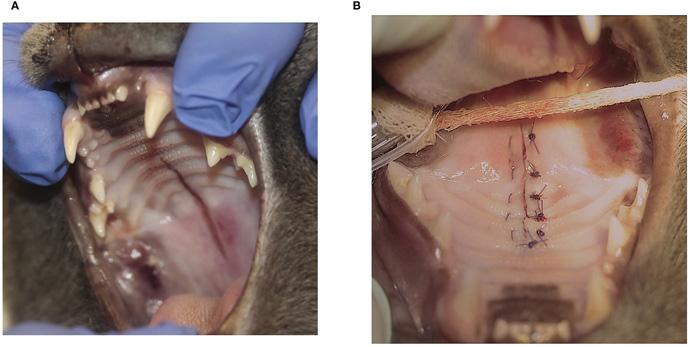
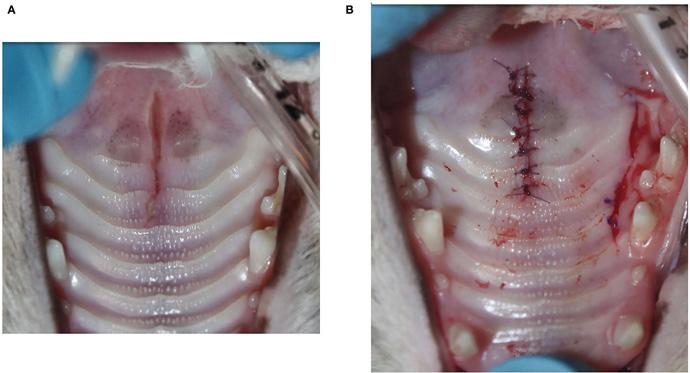
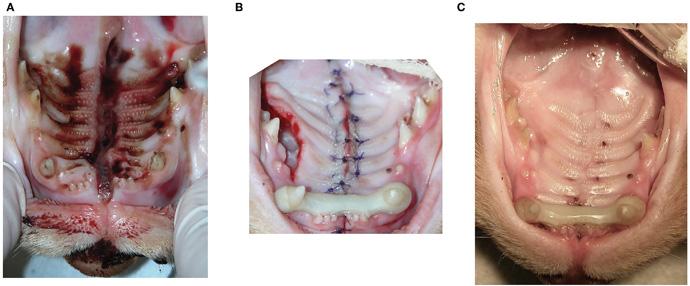
Наиболее распространёнными методами, используемыми для восстановления ДСЛН, были медиальное слизисто-надкостничное наложение с двусторонними лоскутами на ножке и боковыми разрезами (n = 8; 32%) (илл. 1), прямое медиальное слизисто-надкостничное наложение без боковых разрезов (n = 7; 28%) (илл. 2), медиальное слизисто-надкостничное наложение с двусторонними лоскутами на ножке и боковыми мобилизующими разрезами, а также межквадрантное шинирование между верхнечелюстными клыками (n = 5; 20%) и медиальное слизисто-надкостничное наложение с односторонним лоскутом на ножке и боковым мобилизующим разрезом (n = 4; 16%) (илл. 3). ДСЛН у одной кошки был восстановлен с помощью одного одностороннего лоскута на ножке и латерального разреза и межквадрантного шинирования (n = 1; 4%) (илл. 4; таблица 2). Верхнечелюстные клыки со сложным переломом коронки (n = 3) были включены в межквадрантное шинирование, если они имели достаточную длину коронки. Жизненно важная терапия пульпы во время восстановления ДСЛН и последующее лечение корневого канала после удаления шины было выполнено на одном зубе. Два других зуба не подвергались первоначальному лечению и были удалены во время снятия шины. Рваная рана на мягком нёбе была закрыта прямым наложением краёв мягких тканей после тщательного отслоения слизистой оболочки полости рта для получения закрытия без натяжения у всех кошек.
У 15 кошек для закрытия ДСЛН применялся однослойный шов (60%) (в 12 случаях с простым прерывистым рисунком и в 3 — с чередованием горизонтального матрасного шва и простого прерывистого рисунка). У 7 кошек (28%) ДСЛН был исправлен с помощью двухслойного закрытия: горизонтальный матрасный шов для соединительной ткани твёрдого нёба и слизисто-мышечного слоя носа (мягкого нёба) и простой прерывистый рисунок для слизистой оболочки полости рта мягкого нёба. У одной кошки (4%) применялся однослойный шов на твёрдом нёбе и трёхслойный шов на мягком нёбе (слизистая носа, мышечная ткань и слизистая оболочка полости рта). Информация о схемах наложения швов отсутствовала в медицинских записях у двух кошек (8%). ДСЛН был закрыт полиглекапроном 25 4–0 или 5–0 у 19 кошек (76%) или полидиоксаноном у 4 кошек (16%). Информация о типе или размере рассасывающегося шовного материала отсутствовала в медицинских записях у 2 кошек (8%).
Пациенты были выписаны с рекомендациями о том, чтобы их кормили мягкой пищей в течение 2 недель (n = 19; 76%) или обеспечивали питанием через эзофагостомическую питательную трубку (n = 6; 24%). Обезболивающее было подобрано для каждой кошки в зависимости от сопутствующих травм, и все кошки носили конус, чтобы предотвратить вылизывание в течение как минимум 2 недель.
Информация о повторных осмотрах была доступна для 19 из 25 кошек (76%). Во всех этих случаях исход лечения оценивался как успешный (n = 19; 100%), без осложнений, связанных с заживлением ДСЛН. Ни у одного из пациентов не был диагностирован ороназальный свищ ни при одном из повторных обследований. Неправильный прикус был отмечен у 2 кошек (10,5%). У одной из них отмечался вывих верхнечелюстных премолярных/коренных зубов из-за смещения нескольких костных фрагментов средней части лица, что привело к травме альвеолярной слизистой оболочки ипсилатеральной нижней челюсти. Исправление неправильного прикуса верхнечелюстных зубов позволило устранить травму мягких тканей. Нарушение прикуса у второй кошки было незначительным, и в дальнейшем лечении не было необходимости.
Все ДСЛН зажили первичным натяжением. Участки оголённой кости, образовавшиеся в результате боковых освобождающих разрезов, зажили вторичным натяжением без осложнений. Скопление остатков пищи над грануляционной тканью в этих боковых разрезах было видно до 13 дней после операции у 2 кошек, с чем удалось справиться путём полоскания рта водой или антисептиками после кормления. Одна из 19 кошек, наблюдавшаяся после операции, была подвергнута эвтаназии через 7 дней после восстановления ДСЛН из-за сепсиса, вторичного по отношению к повреждению спинного мозга с параличом и дисфункцией мочевого пузыря. К тому времени ДСЛН уже зажил. Время, необходимое для визуального подтверждения заживления ДСЛН, составило 20 ± 14 дней (диапазон 6–59 дней). Слой грануляционной ткани в боковых разрезах был виден у некоторых кошек уже через 10 дней после операции.
Межквадрантное шинирование коррелировало (р < 0,05) со следующими 7 переменными: временем восстановления, наличием симфизарного разделения, травмой головы, травмой тела, ортопедической травмой, травмой грудной клетки и степенью ДЛСН. Что касается исхода осложнений, то только переменные травма ВНЧС, использование питательной трубки и выполнение компьютерной томографии были достоверно связаны с исходом. Выполнение компьютерной томографии показало связь с наличием симфизарного разделения, орбитально-глазной травмой, травмой ВНЧС и головы, использованием питательной трубки и временем на восстановление (таблица 4).
Таблица 4. Корреляция между независимыми переменными (ранговый тест Спирмена, р < 0,05)
| Переменная 1 | Переменная 2 | P | Ро* |
| Межквадрантное шинирование | Время восстановления (дней) | 0,0140 | 0,6925 |
| Симфизарное разделение | 0,001 | 0,6925 | |
| Травма головы | 0,0194 | 0,4663 | |
| Ортопедическая травма | 0,0359 | –0,4215 | |
| Травма тела | 0,0051 | –0,5427 | |
| Грудная травма | 0,0211 | –0,4588 | |
| Протяжённость ДСЛН | 0,0022 | –0,5833 | |
| Осложнения | Травма ВНЧС | 0,0071 | 0,5247 |
| Питательная трубка | 0,0071 | 0,4839 | |
| КТ | 0,017 | 0,4729 | |
| КТ | Симфизарное разделение | 0,0447 | 0,4048 |
| Травма глазницы/глаза | 0 | 0,7638 | |
| Травма головы | 0 | 0,7895 | |
| Травма ВНЧС | 0,0001 | 0,6925 | |
| Осложнения | 0,017 | 0,4729 | |
| Питательная трубка | 0,0142 | 0,4839 | |
| Время восстановления (дней) | 0,0046 | 0,5471 |
*Ро — это статистика корреляции Спирмена. Она варьируется от –1 до 1, где 1 указывает на высокую корреляцию, а –1 — на высокую обратную корреляцию. Значение 0 означает отсутствие корреляции.
ДСЛН — дефект средней линии нёба; КТ — компьютерная томография; ВНЧС — височно-нижнечелюстной сустав.
Обсуждение
Результаты этого ретроспективного исследования показали, что приобретённый ДСЛН чаще всего возникает после падения с высоты с сопутствующими повреждениями, связанными с высотным синдромом, или без них (т. е. травмы грудной клетки и конечностей). Восстановление ДСЛН вскоре после стабилизации состояния пациента даёт хороший результат с низкой частотой осложнений. Полученные данные свидетельствуют о том, что лечение, выбранное для каждого случая, зависело не только от степени ДСЛН, но также от стабильности и разделения костных фрагментов нёба и возможности достичь закрытия без натяжения. Дефекты, распространяющиеся в ростральном направлении на твёрдом нёбе, успешно заживают благодаря стабилизации средней поверхности с помощью межквадрантной шины.
Визуального обследования ротовой полости оказалось достаточно, чтобы диагностировать наличие ДСЛН. Если разделение краёв ткани и ороназальное сообщение неочевидны, ДСЛН может быть проверено путём осторожного осмотра раны с помощью пародонтального зонда под седативным или общим наркозом. Аномальное межзубное пространство между первыми резцами верхней челюсти и нестабильность средней части лица можно легко оценить при осмотре и пальпации. Необходимо провести полное стоматологическое и челюстно-лицевое обследование, чтобы разработать план лечения других челюстно-лицевых травм. В предыдущих исследованиях 70% собак и кошек с челюстно-лицевой травмой также получили травму зубов [1; 2; 9]. Некоторые травмы могут быть не столь очевидны, как перелом челюсти, но их следует рассматривать как потенциальный источник боли и, следовательно, лечить соответствующим образом.
Многие кошки, участвовавшие в этом исследовании, получили ушиб лёгких или другие повреждения, которые требовали интенсивной терапии, дополнительных диагностических тестов, многочисленных хирургических процедур или более сложного ведения. Компьютерная томография головы, возможно, не была приоритетной из-за достаточно хорошего состояния здоровья пациента, минимальных клинических признаков, связанных с переломами средней части лица (т. е. пациент может открывать и закрывать рот, нет признаков проблем с глазами, отсутствие неврологических признаков и минимальная асимметрия лица), и дополнительных затрат. Недавние исследования изображений показали, что переломы средней части лица, как правило, происходят одновременно с поражением медианы 8 областей лица [2; 10]. Разделение срединного нёбного шва часто происходит при переломах орбиты, носоглотки и носовых костей [2]. При наличии челюстно-лицевой/черепно-мозговой травмы рекомендуется компьютерная томография для полной оценки любых переломов [2; 4; 10]. У кошек, которым была выполнена компьютерная томография в этом исследовании, были выявлены более серьёзные клинические результаты, что объясняет обнаруженную связь между компьютерной томографией и наличием более тяжёлой травмы головы, орбитальной или глазной травмой, разделением симфиза и установкой питательной трубки. Это также может отражать эволюцию рекомендаций по визуализации в нашем учреждении.
Консервативное лечение антибиотикотерапией и кормление мягкой диетой в течение, по крайней мере, месяца было рекомендовано в исследовании с участием 22 кошек с высотным синдромом с приобретённым ДСЛН. В этом исследовании сообщалось, что во всех случаях заживление протекало вторичным натяжением без признаков ороназального свища. Однако авторы также упомянули, что ранее они наблюдали хронические ороназальные свищи, вторичные по отношению к ДСЛН, которые не были устранены хирургическим путём [7]. Эпителизация и сужение раны при заживлении нёбных слизисто-надкостничных краёв приводят к образованию большего количества рубцов и менее эластичной ткани, доступной для заживления, и к несколько более широкому ороназальному свищу, что делает отсроченное восстановление ДСЛН более сложным [1; 11]. Некоторое удаление ткани по эпителизированному краю хронического ДСЛН, чтобы освежить края лоскута, также увеличивает ширину конечного дефекта перед закрытием. Кроме того, известно, что нёбные трещины и зона перехода твёрдого в мягкое нёбо являются областями с более высоким риском образования ороназальных свищей после восстановления ДСЛН [5; 12]. Эти области также соответствуют более широкому зазору между разделёнными костями по средней линии, который был замечен у кошек, обследованных с помощью компьютерной томографии в этом исследовании. Поэтому во время операции этим участкам следует уделять особое внимание, чтобы избежать натяжения линий шва.
Исследование, проведённое на крысах, показало, что когда разрез слизистой оболочки нёба оставляют для заживления вторичным натяжением, ороназальный свищ возникает у 85% животных, когда расстояние между костными краями составляет 2 мм, и у 33% животных, когда костный дефект составляет всего 1 мм. Во время заживления вторичным натяжением слизистая оболочка носа может врастать в пространство костного дефекта, в конечном итоге контактируя и срастаясь со слизистой оболочкой нёба и образуя ороназальный свищ [13]. Это исследование, хотя и проведённое на другом виде, подчёркивает важность оперативного хирургического вмешательства, даже в случае узких ДСЛН.
Хирургические методы восстановления ДСЛН после обработки раны включают прямое медиальное слизисто-надкостничное наложение краёв мягких тканей, медиальное слизисто-надкостничное наложение с одним или двумя лоскутами на ножке (и одним или двумя боковыми разрезами) с межквадрантным шинированием или без него или натяжение со штифтом и проволокой [1; 3; 5; 8].
Хирургическая техника должна соответствовать следующим общим принципам хирургии нёба: (1) избегайте натяжения линии шва, создавая лоскуты, которые больше дефекта; (2) поддерживайте кровоснабжение лоскутов, сохраняя главную нёбную артерию, которая у кошек выходит из большого нёбного отверстия под слизистую оболочку нёба на уровне мезиальной поверхности четвёртого премоляра верхней челюсти на полпути между зубной дугой и срединной плоскостью; (3) сшивайте вместе только свежие края мягких тканей; (4) избегайте электроскальпеля или прижигания при контроле гемостаза; и (5) обращайтесь с тканями осторожно, чтобы свести к минимуму их травматизацию. Следует попытаться вести линии шва над соединительной тканью и костью, а не над пустотой [14].
Успешного исхода операции ДСЛН можно ожидать, если травма была острой, дефект по средней линии, края ткани хорошо васкуляризованы, основные нёбные артерии не повреждены и хирургическое вмешательство выполнено без промедления. Методы, использованные в этом ретроспективном исследовании, были основаны на стремлении врача избежать натяжения линии шва. Не было никакой существенной разницы в исходе (заживление по сравнению с отсутствием заживления) между использованием более простой техники (например, прямой медиальной слизисто-надкостничной аппозиции) и более сложной (например, лоскуты на ножке и освобождающие разрезы с межквадрантным шинированием или без него), потому что каждая техника была тщательно подобрана в каждом конкретном случае из соображений следовать общим принципам хирургии нёба. Разделение срединного нёбного шва с более серьёзным смещением и нестабильностью, вероятно, оправдывало более агрессивный протокол лечения (двусторонние лоскуты на ножке с разделяющими разрезами и межквадрантное шинирование).
Единственным хирургическим принципом, которому нельзя было следовать, было удержание линии шва над соединительной тканью или костью. Это, по-видимому, не было проблемой в группе кошек, вошедших в это исследование. Соблюдение всех других принципов хирургии нёба и хорошая васкуляризация остро повреждённой слизисто-надкостничной области нёба способствовали успешному восстановлению ДСЛН. Однако результаты этого исследования (100% успех в случаях с последующими осмотрами) могут не отражать исход всех случаев с приобретённой ДСЛН. Оскольчатые переломы костей твёрдого нёба могут привести к расширению костных промежутков и снижению костной поддержки мягких тканей, используемых для закрытия, увеличивая риск расхождения или развития вторичных латеральных ДСЛН, если для закрытия без натяжения по средней линии используются боковые разрезы. Если из ДСЛН извлекаются свободные фрагменты кости, добавление барьерного материала (например, ушного хряща, латеральной фасции, гибкой костной мембраны, подслизистой оболочки свиньи) между оставшейся костью и нёбной слизисто-надкостничной оболочкой может способствовать успешному исходу. Поэтому, прежде чем пытаться восстановить ДСЛН с помощью методов, описанных в этом исследовании, следует провести полную диагностику с помощью осмотра полости рта и компьютерной томографии головы, а также тщательное хирургическое планирование в каждом конкретном случае.
При статистическом анализе единственной переменной, связанной с лечением, которая была связана со степенью ДСЛН, было межквадрантное шинирование между верхнечелюстными клыками. Межквадрантное шинирование может уменьшить и стабилизировать разделение срединного нёбного шва в более ростральной части твёрдого нёба на уровне резца, клыка и вторых премоляров. Следовательно, основываясь на случаях, проанализированных в этом исследовании, при ДСЛН, распространяющихся на ростральную половину твёрдого нёба, межквадрантное шинирование может принести существенную пользу. Однако шинирование может не потребоваться, если ДСЛН расположен в каудальной половине твёрдого нёба (между нёбными костями), если только разделение срединного нёбного шва не распространяется дальше в ростральном направлении. Кроме того, количество боковых освобождающих разрезов субъективно определяется первичным клиницистом на основе ширины ДСЛН и способности обеспечить закрытие без натяжения. В медицинских записях было недостаточно информации для определения предельного значения ширины ДСЛН.
Единственным наблюдаемым осложнением был неправильный прикус, который был связан с одновременным повреждением ВНЧС. Травма ВНЧС лечилась консервативно. Даже незначительное смещение костных фрагментов может привести к неправильному расположению клыков или премоляров/коренных зубов. Это, в дополнение к неправильному расположению повреждённой средней части лица, может привести к неправильному прикусу и затруднению полного закрытия рта. Распространённость неправильного прикуса может быть недооценена, если некоторые зубы были удалены во время восстановления ДСЛН или удаления межквадрантной шины, что исключает возможный контакт зуба с зубом или зуба с мягкими тканями. Аномалии прикуса, вторичные по отношению к другим переломам верхней и нижней челюстей, могут встречаться чаще, но если они не вызвали каких-либо явных клинических признаков, они, возможно, не были зарегистрированы в медицинской карте или наблюдались врачом как таковые. Кошки, перенёсшие падение с высоты, как правило, ударяются о землю сначала конечностями, затем грудной клеткой, а затем головой. Было предложено несколько механизмов для объяснения возникающих в результате челюстно-лицевых травм [1]. Удар вызывает перелом с отрывом по средней линии твёрдого нёба. Поскольку верхняя зубная дуга шире нижней зубной дуги (анизогнатизм), увеличение расстояния между правым и левым верхнечелюстными премолярами/коренными зубами может не вызывать какого-либо очевидного или последующего травматического окклюзионного контакта.
Возможно, что у большего числа кошек в этом исследовании могли быть осложнения, которые просто не были выявлены из-за отсутствия средне- и долгосрочного наблюдения. Наличие осложнений также было в значительной степени связано с проведением компьютерной томографии и установкой питательной трубки. Как предполагалось ранее, это может отражать решение, принятое первичным клиницистом, о более интенсивном лечении кошек с более тяжёлыми диагностированными травмами. Повреждение ВНЧС часто лечат с помощью челюстно-нижнечелюстной фиксации, намордника, швов через губные пуговицы или эластичных цепей [5; 6; 15]. У этих пациентов, вероятно, было решено прибегнуть к установке питательной трубки. Остаётся неизвестным, изменило бы использование компьютерной томографии план лечения, если бы оно проводилось во всех случаях.
Среднее время заживления ДСЛН в этом исследовании составило 20 дней. Однако эта цифра не отражает фактическое время, необходимое для заживления нёбной слизисто-надкостничной оболочки, поскольку оценка времени заживления была основана на повторных обследованиях при последующих посещениях. Кошек обычно оценивали с помощью осмотра полости рта в режиме бодрствования через 2 недели после операции или через 4–8 недель для удаления межквадрантной шины и дальнейшего лечения зубов. Заживление слизистой оболочки полости рта было тщательно изучено на моделях волчьей пасти у собак, где дефект средней линии быстро зажил в течение 1 недели первичным натяжением после точного наложения краёв мягких тканей, в то время как боковые разрезы зажили за ~ 3–5 недель вторичным натяжением с образованием сгустка с последующей грануляционной тканью, эпителизацией и образованием рубцов [16–18]. Слизисто-надкостничные дефекты твёрдого нёба диаметром 1 см почти полностью зажили к 7 дням, но центральным тканям требуется ещё несколько дней для заживления [19]. В этом исследовании лёгкое воспаление было видно вокруг шовного материала, когда наблюдение проводилось между 1 и 2 неделями, как часть нормального процесса заживления нёбной слизисто-надкостничной оболочки или из-за раздражения и скопления инородного материала вокруг швов.
При острых ДСЛН, описанных в этом исследовании, обычно наблюдается минимальная потеря мягких тканей; количество обнажённой кости, если выделяется один или два лоскута на ножке, минимально по сравнению с исследованиями на моделях волчьей пасти. Таким образом, заживление (эпителизация и отсутствие воспаления) боковых разрезов обычно происходит в течение 2 недель, что согласуется с нашими клиническими наблюдениями. В экспериментальных исследованиях на собаках разрезы, сделанные на слизистой оболочке нёба без отрыва слизистой оболочки от надкостницы или без потери костной массы, быстро заживали вторичным натяжением аналогично первичному, оставляя небольшой шрам шириной 0,5 мм [17; 18]. Эпителизация оголённой кости прогрессировала от периферии к центру дефекта, продвигаясь быстрее с боковой стороны дефекта, чем с медиальной стороны [14]. Эпителий был тоньше, чем в здоровой слизистой оболочке нёба, а в прочно прикреплённой соединительной ткани отсутствовали эластические волокна в первые недели заживления [16; 17; 20]. Мягкое нёбо быстро зажило. Рассечение и реконструкция мышечного слоя мягкого нёба у кошек не вызывали необратимого структурного повреждения мышечных волокон или фиброза. Кроме того, сообщалось, что восстановление нормальной структуры мышц мягкого нёба произошло в течение 3 месяцев после хирургической процедуры [21].
Это исследование имеет некоторые ограничения. Медицинские записи, возможно, не содержали всех деталей, которые мы хотели бы включить в исследование, и последующие визиты не были стандартизированы. Хирургическая техника, используемая для восстановления ДСЛН, была предвзятой из-за опыта врача и предпочтения той или иной техники. Компьютерная томография использовалась не у всех пациентов; следовательно, некоторые повреждения средней части лица или ВНЧС могли быть пропущены. Небольшой ороназальный свищ, возможно, не был диагностирован, поскольку заживление с помощью зондирования места операции не оценивалось под общим наркозом у каждого пациента.
Это ретроспективное исследование показало, что лечение приобретённых ДСЛН с помощью описанных здесь методов было весьма успешным. Кошкам с ДСЛН, простирающимся в ростральном направлении до уровня третьего премолярного зуба верхней челюсти, может помочь установка межквадрантной шины между верхнечелюстными клыками. Ещё предстоит определить максимальную ширину, при которой ДСЛН можно оставить для заживления вторичным натяжением, а также количество необходимых разрезов в зависимости от ширины ДСЛН. Оценка полных медицинских записей с точными измерениями дефектов слизисто-надкостничной оболочки и костей кошек с первичным закрытием ДСЛН и без него может прояснить эту информацию.
Конфликт интересов
Авторы заявляют, что исследование проводилось в отсутствие каких-либо коммерческих или финансовых отношений, которые могли бы быть истолкованы как потенциальный конфликт интересов.
Доступность исходных данных
Исходные данные, подтверждающие выводы этой статьи, будут предоставлены авторами без оговорок.
Этическое обоснование
Этическая экспертиза и одобрение не требовались для исследования на животных, поскольку в ретроспективном исследовании использовалась информация, полученная из медицинских записей. Письменное информированное согласие на участие не было получено от владельцев, поскольку оно не было сочтено необходимым из-за ретроспективного характера исследования.
Вклад авторов
AC-G: концепция и дизайн исследования, сбор данных, анализ и интерпретация данных, составление рукописи и доработка рукописи. DS: анализ и интерпретация данных и статистический анализ. AR: изучение концепции и дизайна, сбор данных и критическая доработка рукописи для получения важного интеллектуального содержания. Все авторы внесли свой вклад в статью и одобрили представленную версию.
Литература
- Bonner SB, Reiter AM, Lewis JR. Orofacial manifestations of high-rise syndrome in cats: a retrospective study of 84 cats. J Vet Dent. (2012) 29:10–8. doi: 10.1177/089875641202900103.
- Tundo I, Southerden P, Perry A, Haydock RM. Location and distribution of craniomaxillofacial fractures in 45 cats presented for the treatment of head trauma. J Feline Med Surg. (2019) 21:322–8. doi: 10.1177/1098612X18776149.
- Knight R, Meeson RL. Feline head trauma: a CT analysis of skull fractures and their management in 75 cats. J Feline Med Surg. (2019) 21:1120–6. doi: 10.1177/1098612X18819183.
- De Paolo MH, Arzi B, Pollard RE, Kass PH, Verstraete FJM. Craniomaxillofacial trauma in dogs-Part II: association between fracture location, morphology and etiology. Front Vet Sci. (2020) 7:242. doi: 10.3389/fvets.2020. 00242.
- Reiter AM, Gracis M. Management of dental and oral trauma. In: Reiter AM, Gracis M, editors. BSAVA Manual of Canine and Feline Dentistry and Oral Surgery, 4th ed. Gloucester, BSAVA. (2018) P. 196–244. doi: 10.22233/9781905319602.9.
- Whitney WO, Mehlhaff CJ. High-rise syndrome in cats. J Am Vet Med Assoc. (1987) 191:1399–403.
- Zacher AM, Marreta SM. Oral and maxillofacial surgery in dogs and cats. Vet Clin North Am Small Anim Pract. (2013) 43:609–49. doi: 10.1016/j.cvsm.2013.02.010.
- Peralta S, Manfra Marretta S. Acquired palatal defects. In: Verstraete FJM, Lommer MJ, Arzi B, editors. Oral and Maxillofacial Surgery in Dogs and Cats, 2nd Edn. St. Louis, MO: Elsevier (2020). P. 404–14. doi: 10.1016/B978–0–7020–7675–6.00050–4.
- Soukup JW, Mulherin BL, Snyder CJ. Prevalence and nature of dentoalveolar injuries among patients with maxillofacial fractures. J Small Anim Pract. (2013) 54:9–14. doi: 10.1111/j. 1748–5827.2012.01295.x.
- De Paolo MH, Arzi B, Pollard RE, Kass PH, Verstraete FJM. Craniomaxillofacial Trauma in dogs-part I: fracture location, morphology and etiology. Front Vet Sci. (2020) 7:241. doi: 10.3389/fvets.2020.00241.
- Marretta SM. Repair of acquired palatal defects. In: Verstraete FJM, Lommer MJ, Arzi B, editors. Oral and Maxillofacial Surgery in Dogs and Cats, 1st Edn. St. Louis, MO: Elsevier (2012). P. 363–72. doi: 10.1016/B978–0–7020–4618–6.00037–3.
- Peralta S, Campbell RD, Fiani N, Kan-Rohrer KH, Verstraete FJM. Outcomes of surgical repair of congenital palatal defects in dogs. J Am Vet Med Assoc. (2018) 253:1445–51. doi: 10.2460/javma.253.11.1445.
- Kahnberg KE. Healing of experimental midline osteotomies in the rat palate. SwedDentJ. (1988) 12:227–32.
- Sivacolundhu RK. Use of local and axial pattern flaps for reconstruction of the hard and soft palate. Clin Tech Small Anim Pract. (2007) 22:61–9. doi: 10.1053/j.ctsap.2007.03.005.
- Arzi B, Lanz GC. Fractures and luxations involving the temporomandibular joint. In: Verstraete FJM, Lommer MJ, Arzi B, editors. Oral and Maxillofacial Surgery in Dogs and Cats, 2nd Edn. St. Louis, MO: Elsevier (2020). p. 368–82. doi: 10.1016/B978–0–7020–7675–6.00046–2.
- Leenstra TS, Kuijpers-Jagtman AM, Maltha J. The healing process of palatal tissues after operations with and without denudation of bone: an experimental study in dogs. Scand J Plast Reconstr Hand Surg. (1999) 33:16976. doi: 10.1080/02844319950159415.
- Wijdeveld M, Grupping EM, Kuijpers-Jagtman AM, Maltha JC. Wound healing of palatal mucoperiosteum in beagle dogs after surgery at different ages. J Cranio Max Fac Surg. (1987) 15:51–7. doi: 10.1016/S1010–5182(87)80018–5.
- Wijdeveld MGMM, Maltha JC, Grupping EM, De Jonge J, Kuijpers-Jagtman AM. A histological study of tissue response to simulated cleft palate surgery at different ages in beagle dogs. Arch Oral Biol. (1991) 36:837–43. doi: 10.1016/0003–9969(91) 90033-Q.
- Ben Amara H, Thoma DS, Schwarz F, Song HY, Capetillo J, Koo KT. Healing kinetics of oral soft tissue wounds treated with recombinant epidermal growth factor: translation from a canine model. J Clin Periodontal. (2019) 46:105–17. doi: 10.1111/jcpe.13035.
- De Braekt MMH, Van Alphen FAM, Kuijpers-Jagtman AM, Maltha JC. Wound healing and wound contraction after palatal surgery and implantation of poly-(L–Lactic) acid membranes in beagle dogs. J Oral Maxillofacial Surg. (1992) 50:359–64. doi: 10.1016/0278–2391(92)9 0398-J.
- Han W, Wang Z, Qi X, Xu W, Shen H, Shi B, et al. Effect of dissection and reconstruction of palatal muscles on morphological features and ultrastructure of the oral musculature in cats. Biomed Res Int. (2016) 2016:6807678. doi: 10.1155/2016/6807678.
Источник: Frontiers in Veterinary Science, July 2022, Volume 9, Article 922047. Copyright © 2022 Castejon-Gonzalez, Stefanovski and Reiter. This is an open-access article distributed under the terms of the Creative Commons Attribution License (CC BY). The use, distribution or reproduction in other forums is permitted, provided the original author(s) and the copyright owner(s) are credited and that the original publication in this journal is cited, in accordance with accepted academic practice. No use, distribution or reproduction is permitted which does not comply with these terms.
СВМ № 1/2023
Вам также могут быть интересны статьи: